Гиперактивный мочевой пузырь при климаксе
Содержание
- 1 Гиперактивный мочевой пузырь при климаксе
- 1.1 Гиперактивный мочевой пузырь при климаксе
- 1.2 УРОГЕНИТАЛЬНЫЕ РАССТРОЙСТВА В КЛИМАКТЕРИЧЕСКОМ ПЕРИОДЕ
- 1.3 Гиперактивный мочевой пузырь у женщин, особенности терапии
- 1.4 Причины частых позывов к мочеиспусканию – лечение гиперактивного пузыря
- 1.5 Что такое синдром гиперактивного мочевого пузыря
- 1.6 Симптомы можно спутать с другими заболеваниями
- 1.7 Несколько причин гиперактивности мочевого пузыря
- 1.8 Правильный диагноз улучшит качество жизни
- 1.9 Лечение гиперактивного мочевого пузыря
- 1.10 Стиль жизни с гиперактивностью мочевого пузыря
Гиперактивный мочевой пузырь при климаксе
УРОГЕНИТАЛЬНЫЕ РАССТРОЙСТВА В КЛИМАКТЕРИЧЕСКОМ ПЕРИОДЕ
Урогенитальные расстройства (УГР) в климактерическом периоде — комплекс симптомов, связанных с развитием атрофических и дистрофических процессов в эстрогензависимых тканях и структурах нижней трети мочеполового тракта: мочевом пузыре, мочеиспускательном канале, влагалище, связочном аппарате малого таза и мышцах тазового дна.
Гиперактивный мочевой пузырь — состояние, характеризующееся непроизвольными сокращениями детрузора во время его заполнения, которые могут быть как спонтанными, так и спровоцированными.
Императивный позыв к мочеиспусканию — появление сильного, неожиданно возникшего позыва к мочеиспусканию, который в случае невозможности его реализации приводит к НМ (императивное, или ургентное НМ).
Истинное недержание мочи (НМ) при напряжении (так называемое стрессовое НМ — непроизвольная потеря мочи, связанная с физическим напряжением, объективно доказуемая и вызывающая социальные и/или гигиенические проблемы.
Смешанное НМ — сочетание стрессового и императивного НМ с преобладанием одного из них.
СИНОНИМЫ
ЭПИДЕМИОЛОГИЯ
УГР встречают у 30% женщин, достигших возраста 55 лет, и у 75% женщин, достигших возраста 70 лет. 70% женщин с гиперактивным мочевым пузырём отмечают наличие взаимосвязи между появлением УГР и наступлением климактерического периода.
К специфическим факторам риска развития УГР в климактерическом периоде относят:
- дефицит эстрогенов;
- наследственную предрасположенность (при различных видах НМ).
КЛАССИФИКАЦИЯ
Единой классификации УГР не существует. По степени тяжести выделяют:
- УГР лёгкого течения;
- УГР среднетяжёлого течения;
- тяжёлые УГР.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
В основе развития УГР в климактерическом периоде лежит дефицит половых гормонов, прежде всего эстрогенов.
Доказано, что рецепторы к андрогенам, ЭР и ПР имеются практически во всех структурах урогенитального тракта, таких
как:
- нижняя треть мочеточников;
- мочевой пузырь;
- мышечный слой сосудистых сплетений мочеиспускательного канала и уротелий;
- матка;
- мышцы и эпителий влагалища;
- сосуды влагалища;
- мышцы тазового дна и связочный аппарат малого таза.
Распределение их не везде одинаково, а плотность значительно ниже, чем в эндометрии.
Одновременное развитие атрофических процессов, связанных с прогрессирующим дефицитом эстрогенов в этих тканях, обусловливает столь частое сочетание симптомов АВ и цистоуретральной атрофии у большинства пациенток.
Основные звенья патогенеза УГР:
- нарушение пролиферации эпителия влагалища и мочеиспускательного канала, уменьшение синтеза гликогена, изменение характера влагалищного секрета (исчезновение лактобацилл, повышение рН), возможное присоединение вторичной инфекции;
- нарушение кровоснабжения стенки мочевого пузыря, мочеиспускательного канала, стенки влагалища, развитие ишемии детрузора, мочеиспускательного канала, влагалища, уменьшение транссудации;
- нарушения синтеза и обмена коллагена в связочном аппарате малого таза, деструктивные изменения в нём, потеря эластичности, ломкость. Как следствие — опущение стенок влагалища и нарушение подвижности и положения мочеиспускательного канала, развитие НМ при напряжении;
- уменьшение количества α и βадренорецепторов в мочеиспускательном канале, шейке и дне мочевого пузыря;
- изменение чувствительности мускариновых рецепторов к ацетилхолину, снижение чувствительности миофибрилл к норадреналину, уменьшение объёма мышечной массы и сократительной активности миофибрилл, их атрофия.
Сочетание указанных изменений приводит к развитию симптомов АВ, цистоуретральной атрофии, НМ при напряжении и гиперактивном мочевом пузыре. Они способствуют формированию состояния психосоциального дискомфорта, который характеризуется сочетанием внешних (социальных) и внутренних (психологических) факторов, развивающихся на фоне развития расстройств в мочеполовой сфере.
КЛИНИЧЕСКАЯ КАРТИНА
В клинической картине УГР в климактерическом периоде выделяют:
- симптомы, связанные с АВ;
- расстройства мочеиспускания.
Симптомы, связанные с АВ:
- сухость, зуд, жжение во влагалище;
- диспареуния (болезненность при половом акте);
- рецидивирующие выделения из влагалища;
- контактные кровянистые выделения;
- опущение передней и задней стенок влагалища.
Расстройства мочеиспускания включают:
- поллакиурию (мочеиспускание более 6–8 раз в сутки);
- никтурию (ночные мочеиспускания более 2 раз за ночь);
- цисталгию (частые, болезненные мочеиспускания в отсутствие объективных признаков поражения мочевого пузыря);
- НМ при напряжении;
- императивные позывы к мочеиспусканию;
- императивное НМ.
Характерные симптомы гиперактивного мочевого пузыря:
- поллакиурия;
- никтурия;
- императивные позывы к мочеиспусканию и/или императивное НМ.
У 78% пациенток симптомы АВ сочетаются с расстройствами мочеиспускания. При лёгкой степени УГР симптомы АВ сочетаются с поллакиурией, никтурией, цисталгией. К УГР средней степени тяжести относят состояния, при которых сочетаются симптомы АВ, цистоуретрита и истинного НМ при напряжении. Тяжёлая степень УГР характеризуется сочетанием симптомов АВ, цистоуретрита и смешанного НМ.
ДИАГНОСТИКА
В диагностике АВ, помимо характерных клинических симптомов, важное значение имеют:
- рН влагалищного содержимого, равное 6–7;
- истончение слизистой оболочки влагалища с неравномерной окраской Люголя раствором с глицерином©, обширная капиллярная сеть в подслизистой основе (по данным кольпоскопии);
- индекс состояния влагалища (табл. 26-2).
Гиперактивный мочевой пузырь у женщин, особенности терапии
В статье рассматриваются особенности нарушений мочеиспускания у женщин, факторы риска, возможности терапии гиперактивного мочевого пузыря в зависимости от возраста.
The article discusses the features of urination disorders in women, risk factors, therapy of overactive bladder, depending on the age.
Проведение эпидемиологических исследований по изучению недержания мочи является крайне актуальным ввиду социальной, экономической и психологической значимости. Согласно данным зарубежных авторов распространенность недержания мочи в США достигает 37%, в Европе — 26%, в Англии — 29% [1, 7].
Растущая частота симптомов гиперактивного мочевого пузыря (ГМП), приводящих к существенному ухудшению качества жизни больных, объясняет повышенный интерес к данной проблеме. Подсчитано, что диагностика и терапия ГМП стоит бюджетам здравоохранения в развитых странах мира миллиарды долларов [2]. Наиболее тяжелое проявление ГМП — ургентное недержание мочи может стать причиной психологических нарушений, депрессии, социальной дезадаптации и в ряде случаев сексуальной дисфункции [3].
Результаты эпидемиологических исследований показали, что распространенность симптомов ГМП выявляется в 7–27% случаев у мужчин и в 9–43% случаев у женщин [2]. Некоторые исследователи сообщают о более высокой частоте симптомов у женщин, по сравнению с мужчинами [3, 4]. Установлено, что частота и тяжесть симптомов ГМП усугубляются с возрастом среди представителей обоих полов [4].
Частота ГМП у женщин в репродуктивном возрасте составляет 20–30%, в перименопаузе и ранней постменопаузе — 30–40%, в пожилом возрасте (старше 70 лет) — 30–50% [5]. Несмотря на очевидные неудобства, вызванные потерей контроля над актом мочеиспускания, женщины редко обращаются за медицинской помощью, а среди обратившихся за помощью только 2% получают адекватную терапию.
Причины развития нарушений мочеиспускания разнообразны. Неоспоримым является тот факт, что в большинстве случаев страдают рожавшие женщины [7]. Уже в исследованиях R. Bump и соавт. (1998 г.) дисфункция тазового дна диагностируется примерно у 1/3 рожавших женщин [8], по мнению L. Gardozo и соавт. (2002 г.) — в 50% случаев [9]. Мнения исследователей относительно влияния характера родоразрешения на частоту нарушений мочеиспускания разделились. Интересные данные получены в работах P. Wilson [10], согласно которым женщины, имеющие в анамнезе две операции кесарева сечения, страдают недержанием мочи в 23,3% случаев, а у женщин с двумя физиологическими родами в анамнезе этот показатель составил 39%. Однако после третьего оперативного родоразрешения и третьих естественных родов частота симптомов в обеих группах стала почти одинаковой — 38,9% и 37,7% соответственно. Автор показал, что наиболее значительная разница частоты недержания мочи у первородящих женщин: 24,5% — после родов через естественные родовые пути и 5,2% — после операции кесарева сечения.
Большинство исследователей придерживается мнения, что основную роль играет не количество родов, а их качество, то есть наличие разрывов мышц тазового дна, применение в родах акушерских щипцов и других родоразрешающих операций, что приводит к замещению мышечной ткани соединительнотканными рубцами [11].
Роль дефицита половых гормонов в генезе ГМП не вызывает сомнений. Установлено, что подавляющее количество женщин старше 45 лет, страдающих симптомами ГМП, указывают на связь между началом заболевания и наступлением менопаузы. Прослеживается корреляция между частотой возникновения симптомов ГМП и длительностью постменопаузы. Так, при продолжительности постменопаузы до 5 лет симптомы ГМП встречаются в 15,5% случаев, а при длительности постменопаузы более 20 лет достигают 71,4% случаев [12]. Показано, что факторами риска недержания мочи у женщин в климактерии являются хирургические вмешательства на тазовом дне, ожирение, диабет, когнитивные проблемы и др.
Единое эмбриологическое происхождение структур урогенитального тракта у женщин обусловливает зависимость мочевых симптомов от уровня половых гормонов, в том числе во время беременности и в климактерии. Чувствительность уретры к эстрогенам у млекопитающих была описана задолго до того, как были найдены рецепторы к эстрогенам [6]. Концентрация рецепторов в треугольнике Льето и мочевом пузыре ниже, чем в уретре. Установлено, что влияние эстрогенов на эпителий слизистой оболочки треугольника Льето проявляется в его созревании из парабазального в промежуточный. Реакция уретрального эпителия на введение эстрогенов у женщин в постменопаузе проявляется в трансформации атрофического уротелия в зрелый многослойный плоский [17].
Согласно современным представлениям, совокупность симптомов и признаков, связанных с уменьшением эстрогена и других половых стероидов, приводящих к изменению половых губ, клитора, промежности, влагалища, уретры и мочевого пузыря у женщин, классифицируют как генитоуринарный синдром менопаузы [13]. Новый термин был одобрен и официально утвержден в 2014 г. на совещании Международного общества по исследованию женского сексуального здоровья и Североамериканского общества по менопаузе (International Society for the Study of Women’s Sexual Health; NAMS, North American Menopause Society, ISSWSH). Установлено, что частота генитоуринарного синдрома менопаузы достигает 50% случаев среди женщин среднего и пожилого возраста. Как правило, данные симптомы являются хроническими и прогрессируют без длительной ремиссии.
Недержанием мочи считается подтекание ее, которое резко ограничивает социальную активность пациентки и неприемлемо для нее с гигиенической точки зрения. По терминологии Международного общества по удержанию мочи (International Continence Society, ICS) недержанием мочи считается подтекание мочи, выявляемое в процессе осмотра: оно может быть уретральным и экстрауретральным. Международное общество по удержанию мочи рекомендует рассматривать следующие формы недержания мочи [18]:
- Ургентное недержание мочи — непроизвольная утечка мочи, возникающая сразу после внезапного резкого позыва к мочеиспусканию, обусловленного сокращением детрузора во время фазы наполнения мочевого пузыря.
- Стрессовое недержание мочи (недержание мочи при напряжении) — непроизвольная утечка мочи при напряжении, кашле, чихании.
- Смешанное недержание мочи — сочетание ургентного и стрессового компонентов.
- Пародоксальная ишурия — недержание мочи от переполнения.
- Энурез — любая непроизвольная потеря мочи.
- Ночной энурез — жалобы на потерю мочи во время сна.
- Внеуретральное недержание мочи — выделение мочи помимо мочеиспускательного канала, проявляется при наличии свищей, дивертикула уретры, врожденных аномалий развития.
Наиболее часто встречающиеся типы недержания мочи — стрессовое, ургентное и смешанное. На долю остальных типов недержания мочи приходится от 5% до 10% случаев.
Согласно определению Международной урогинекологической ассоциации (International Urogynecological Association, IUGA) совместно с Международным обществом по удержанию мочи гиперактивный мочевой пузырь — состояние ургентности (непреодолимое желание помочиться) с эпизодами недержания мочи или без него, как правило, сопровождаемое частыми дневными и ночными мочеиспусканиями при отсутствии инфекции мочевыводящих путей или других очевидных патологий [5]. Cимптомокомплекс ГМП характеризуется рядом симптомов:
- поллакиурией (учащенным мочеиспусканием) — более 8 раз в сутки;
- ноктурией — необходимостью просыпаться более одного раза ночью для мочеиспускания;
- ургентностью (императивными позывами) — непреодолимым, безотлагательным ощущением помочиться;
- ургентным недержанием мочи — эпизодами потери мочи при императивном позыве.
В основе синдрома ГМП лежит детрузорная гиперактивность — уродинамическое понятие, обозначающее непроизвольные спонтанные или спровоцированные сокращения детрузора во время фазы наполнения. В настоящее время выделяют две основных формы детрузорной гиперактивности: нейрогенную и идиопатическую. Нейрогенные причины развития ГМП предполагают нарушение иннервации мочевого пузыря вследствие неврологических заболеваний и повреждений. Выделяют супраспинальные поражения (болезнь Паркинсона, рассеянный склероз, болезнь Альцгеймера, инсульт и др.) и супрасакральные поражения (остеохондроз, спондилоартроз позвоночника, грыжа Шморля, миеломенингоцеле и др.). К факторам риска идиопатической (не нейрогенной) детрузорной гиперактивности относят возрастные изменения, инфравезикальную обструкцию, миогенные и анатомические изменения пузырно-уретрального сегмента, а также сенсорные нарушения.
Ведущими исследователями выделяется несколько теорий возникновения симптомокомплекса ГМП, главными из которых являются:
- «Нейрогенная теория» de Groat заключается в изменении периферических и/или центральных регуляторных механизмов мочеиспускания, что является пусковым моментом в формировании ГМП.
- «Миогенная теория» Brading предполагает развитие каскада биохимических реакций вследствие гипоксии различного генеза, что приводит к изменению возбудимости гладкомышечных клеток.
- «Автономная теория» Gillespie основана на изменении чувствительности и концентрации М-холинорецепторов в области мочевого пузыря.
- «Уротелиогенная теория» предполагает, что изменения чувствительности и сцепления в сети уротелий–миофибробласт (интерстициальные клетки) приводят к повышению сократительной способности детрузора.
Консервативная терапия ГМП включает сочетание медикаментозных и немедикаментозных методов лечения. Основными группами лекарственных препаратов являются: М-холинолитики, лекарственные средства комбинированного холинолитического и миотропного действия, трициклические антидепрессанты, блокаторы кальциевых каналов, активаторы калиевых каналов, β-адреномиметики, нестероидные противовоспалительные средства, аналоги вазопрессина и блокаторы афферентных нервных волокон (селективные агонисты TRPV1-рецепторов; селективные антагонисты пуринергических P2X2- и P2X3-рецепторов, GABA-рецепторов, TrKA-рецепторов и др.) [17].
Лечение симптомокомплекса ГМП зависит от степени тяжести и длительности заболевания [1, 14]. Первой линией терапии ГМП является поведенческая терапия, включающая ограничение количества потребляемой жидкости, кофеина, газированных напитков; ведение дневника мочеиспускания; обучение методике запланированных и отсроченных мочеиспусканий; тренировку мышц тазового дна. Поведенческая терапия, как правило, сочетается с медикаментозным лечением.
Вторая линия терапии симптомов ГМП представлена пероральными формами антимускариновых препаратов, а при их неэффективности следующей линией терапии — агонистами β3-адренорецепторов. Реже назначаются трансдермальные формы оксибутинина.
К третьей линии терапии ГМП относят интрадетрузорное введение ботулотоксина А, периферическую стимуляцию тибиального нерва, сакральную нейромодуляцию. Последние методы лечения, как правило, применяют при недостаточной эффективности или побочных эффектах антимускариновых препаратов и агонистов β3-адренорецепторов.
Эффективность М-холинолитиков (толтеродин, солифенацин, оксибутинин, троспиум хлорид, фезотеродин, дарифенацин) в терапии симптомов ГМП подтверждена большим количеством рандомизированных исследований [14–16]. В организме человека выделено пять подтипов холинергических мускариновых рецепторов (М1–М5). В детрузоре человека преимущественно находятся М2- и М3-холинорецепторы. Несмотря на то, что М2-холинорецепторы составляют 80% мускариновых рецепторов мочевого пузыря, М3-холинорецепторы играют более важную роль в сокращении детрузора. Стимуляция М3-рецепторов ацетилхолином приводит к сокращению гладкой мускулатуры [14]. В фазу опорожнения под влиянием ацетилхолиновой стимуляции холинергических рецепторов и в связи с торможением симпатической иннервации происходит сокращение детрузора и расслабление замыкательного аппарата.
Оценка эффективности толтеродина с позиций доказательной медицины позволяет рассматривать последний как препарат, достоверно улучшающий симптомы ГМП в течение 12 недель приема (I-A), что подтверждается диагностическими «маркерами». Так, в проспективном исследовании женщин с ГМП в возрасте 20–72 лет показано снижение ультразвуковых показателей толщины стенки мочевого пузыря и детрузора после терапии толтеродином 4 мг в сутки в течение 12 недель (p
Л. А. Ковалева, кандидат медицинских наук
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
Причины частых позывов к мочеиспусканию – лечение гиперактивного пузыря
Гиперактивный мочевой пузырь – это синдром, который проявляется такими симптомами, как срочная потребность в мочеиспускании, увеличение частоты мочеиспускания, иногда недержание мочи.
Но каковы причины? Какие существуют возможности лечения и какие природные средства могут облегчить состояние?
Что такое синдром гиперактивного мочевого пузыря
Синдром гиперактивного мочевого пузыря – это заболевание, характеризующееся увеличением частоты мочеиспускания и настоятельной необходимостью сделать это, при отсутствии заболеваний мочевыводящих путей.

Из последних данных следует, что:
- От этого недуга страдает 15-17% населения;
- 40% мужчин и 60% женщин;
- В целом, в мире от гиперактивности мочевого пузыря страдает около 50 миллионов человек.
Тем не менее, расстройство может быть гораздо более распространенным, а приведенные данные могут быть сильно занижены, так как из-за стыда или страха осуждения другими лицами, многие больные не обращаются к врачу.
Механизм синдрома гиперактивности мочевого пузыря
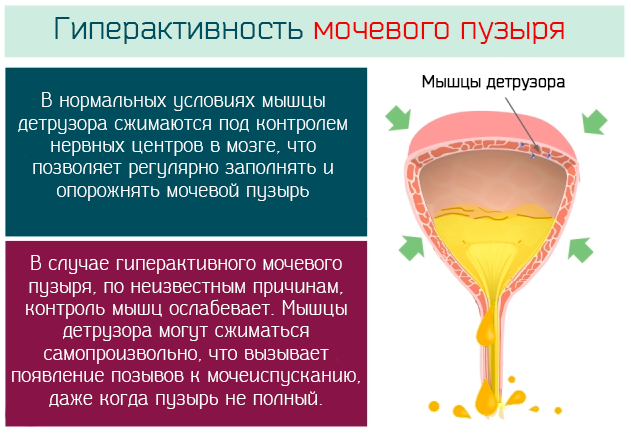
Патофизиология синдрома гиперактивного мочевого пузыря связана с изменениями мышцы детрузора мочевого пузыря. В нормальных условиях эта мышца контролируется нервной сетью, расположенной на уровне мозга. В частности, центр контроля мочеиспускания находится на уровне лобной коры. В целом, механизм мочеиспускания находится под контролем этой сети.
В силу различных причин, некоторые из которых пока неизвестны, эта сеть управления вызывает непроизвольные и частые сокращения мышцы детрузора, что приводит к появлению потребности в срочном мочеиспускании.
Гиперактивность мочевого пузыря можно разделить на две формы:
- Мокрая гиперактивность мочевого пузыря, когда вместе с потребностью к срочному мочеиспусканию возникает непроизвольная потеря мочи (недержание).
- Сухая гиперактивность мочевого пузыря возникает, когда появляется срочная потребность в мочеиспускании и повышенная частота мочеиспускания, но отсутствует непроизвольная потеря мочи.
Кроме того, можно провести различие на основе связи с неврологическими заболеваниями:
- Гиперактивность мочевого пузыря при неврологических заболеваниях: связана с причинами, которые влияют на нервную систему.
- Гиперактивность мочевого пузыря без неврологических заболеваний: когда доказано, что причины лежат вне нервной системы.
Симптомы можно спутать с другими заболеваниями
Симптомы гиперактивного мочевого пузыря не вполне специфичны, и иногда могут быть спутаны с другими заболеваниями, которые имеют похожие проявления.
Среди симптомов этого синдрома мы отметим:
- Срочная потребность в мочеиспускании: характерный признак этого синдрома. Пациент испытывает срочный позыв к мочеиспусканию, и этот симптом может проявляться в любое время суток: самостоятельно, после нагрузки, при кашле или вовремя эмоциональных событий.
- Недержание мочи: у некоторых пациентов, страдающих от синдрома гиперактивности мочевого пузыря, отмечается недержание мочи.
- Увеличенная частота мочеиспускания: субъект, страдающий от синдрома гиперактивного мочевого пузыря, может ходить в туалет много раз в день, много превышая порог нормы, в частности, 8 и более раз в день.
- Никтурия: люди с этим синдромом имеют срочные позывы к мочеиспусканию не только днём, но и ночью, это приводит к частым пробуждениям и низкому качеству сна. В среднем, никтурия, характеризуется двумя эпизодами мочеиспускания за ночь, но иногда может быть много больше.
Среди других симптомов может быть вздутие живота, гематурия, жжение при мочеиспускании, боли внизу живота и другие типичные проблемы, свойственные для инфекций мочевыводящих путей.
Несколько причин гиперактивности мочевого пузыря
Синдром гиперактивного мочевого пузыря может быть вызван некоторыми заболеваниями, иногда связанными с неврологическими проблемами. Последние могут быть как определяющей причиной, так и одной из причин усугубления симптомов синдрома.
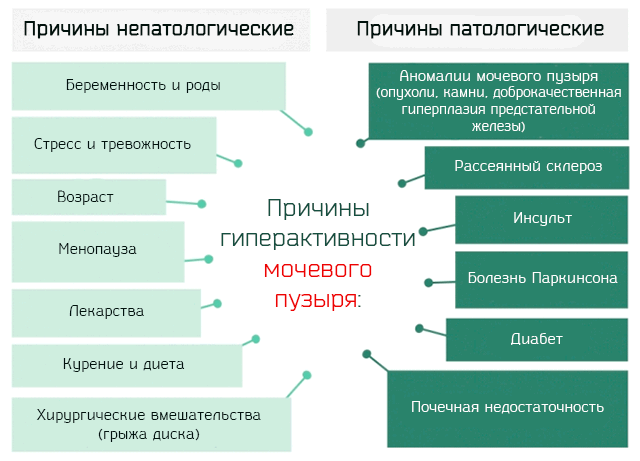
Среди причин патологического характера, мы выделим:
- Аномалии мочевого пузыря: сюда относятся как опухоли или камни в мочевом пузыре, которые могут вызвать нарушение нормальной мочевыделительной функции, так и доброкачественная гиперплазия предстательной железы, которая давить на мочеиспускательные каналы, вызывая нарушения мочеиспускания.
- Неврологические расстройства: наиболее тяжелая форма гиперактивности мочевого пузыря связана с изменениями центральной или периферической нервной системе. Среди этих болезней мы имеем склероз, инсульт и болезнь Паркинсона (типичный для пожилого возраста).
- Увеличение производства мочи: нарушение обмена веществ, такое как сахарный диабет или почечная недостаточность, могут привести к увеличению производства мочи.
- Ожирение: чрезмерное увеличение веса приводит к повышению давления на нижнюю часть живота, и, соответственно, сжатию мочевого пузыря. Это может привести к гиперактивности мочевого пузыря с чрезмерным напряжением сфинктера уретры, что ведёт к недержанию.
Все непатологические причины, как правило, являются производными от расстройств психологического характера или связан, например, с образом жизни или личностными характеристиками:
- Беременность и роды: является одной из главных причин гиперактивности мочевого пузыря у женщин. Ибо беременность и роды приводят к ослаблению мышц тазового дна и уменьшения сократительной силы.
- Возраст: наиболее часто явление гиперактивности мочевого пузыря отмечается у пожилых людей. Это происходит потому, что с возрастом слабеют все механизмы управления (неврологические) мочеиспусканием.
- Стресс и тревога: иногда гиперактивность мочевого пузыря может быть связана со стрессом или чрезмерной тревожностью, которые вызывают увеличение частоты позывов.
- Хирургия: операции, в ходе которых может быть затронут спинномозговой нерв (например, в случае исправления грыжи диска), или которые касаются желудочно-уро-генитальной области, могут привести к нарушениям в передаче нервном контроле над мочеиспусканием.
- Менопауза: отсутствие эстрогенов у женщин в период менопаузы, как правило, связано с частыми позывами к мочеиспусканию и недержанием мочи.
- Лекарства: те, кто принимает препараты, увеличивающие выработку мочи, такие как диуретики, могут страдать от гиперактивности мочевого пузыря из-за чрезмерного производства мочи.
- Курение и диета: хотя не доказана точная корреляция с гиперактивностью мочевого пузыря, кажется, что те, кто курят сигареты и потребляют алкоголь и кофеин в больших количествах, чаще страдают от этого расстройства.
Правильный диагноз улучшит качество жизни
Диагностика причин гиперактивности мочевого пузыря имеет решающее значение для качества жизни пациента.
Чтобы сделать правильный диагноз, врач использует следующие методы:
- Анамнез: включает беседу с пациентом о клинической истории заболевания. У пациента уточняют, были ли у него эпизоды недержания мочи, сколько раз встает ночью, часто ли чувствует насущную потребность помочиться, успевает ли добраться до туалета или возникают непроизвольные потери.
- Обследование: проводится путём осмотра брюшной полости и мочеполового аппарата. У женщин выполняется исследование органов малого таза, чтобы посмотреть состояние мышц тазового дна, у мужчин исследование простаты.
- Анализы 1 уровня: необходимы для дифференциальной диагностики с такими заболеваниями, как цистит, синдром раздраженного кишечника, инфекции мочевыводящих путей и наличие камней в мочевом пузыре или почках.
- Уродинамический тест: используется, чтобы оценить процесс наполнения и опорожнения мочевого пузыря, чтобы исключить застой мочи (то есть мочевой пузырь не опорожняется полностью во время мочеиспускания), что может привести к симптомам, аналогичным синдрому гиперактивного мочевого пузыря. Этот тест можно совместить с урофлоуметрией, которая оценивает объем и скорость потока мочи.
- Другие обследования 2 уровня: чтобы исключить опасные заболевания, такие как опухоли в мочевом пузыре или изменения в сократимости мышц. Среди этих исследований можно отметить цистометрию, электромиографию и уретроцистоскопию.
Лечение гиперактивного мочевого пузыря
В лечение гиперактивного мочевого пузыря используют препараты, предназначенные для контроля неисправности.
Среди используемых препаратов можно назвать:
- Антимускариновые: эти препараты оказывают действие на мускариновые рецепторы, регулируя, таким образом, сокращения мышцы детрузора и уменьшая их интенсивность и частоту. Наиболее часто используемыми являются оксибутинин, дарифенацин и толтеродин.
- Агонисты адренорецепторов: действуют на различные категории бета-3 адренорецепторов, за счет чего вызывают расслабление мышц детрузора и, следовательно, увеличивают емкость мочевого пузыря. К этой категории относится один из новых препаратов для лечения гиперактивного мочевого пузыря – мирабегрон.
Ещё одним возможным вариантом лечения является медико-хирургическая терапия, если лекарства не дали ожидаемых результатов.
Среди этих методов можно назвать:
- Ботокс: чтобы повлиять на сокращения мышцы детрузора можно ввести непосредственно в ткани мочевого пузыря ботулинический токсин. Это вызывает онемение мышечной ткани, что уменьшает частоту и интенсивность сокращений. Используется, в основном, у пациентов, которые страдают от гиперактивности мочевого пузыря, связанной с неврологическими заболеваниями, такими как рассеянный склероз. Эффект инъекции длится от 6 до 9 месяцев, спустя которые введение токсина повторяется.
- Операция по расширению мочевого пузыря: известна также под названием энтероцистопластика. Эта операция имеет целью расширение мочевого пузыря хирургическим путем , так что он станет более вместительный и сможет вместить больше мочи. Используется редко и только в тяжелых случаях, когда все другие методы лечения не привели к улучшениям.
- Цистэктомия: используется в очень тяжелых случаях или при наличии опухоли мочевого пузыря. Заключается в полном удалении мочевого пузыря и выполнении уретеростомии с установкой внешнего мешка для сбора мочи.
Стиль жизни с гиперактивностью мочевого пузыря
При правильной терапии можно полностью излечиться от синдрома гиперактивного мочевого пузыря. Однако, следует знать некторые модели поведения, которые позволят, если не избавиться от расстройства, то минимизировать симптомы.
- Избегать потребления некоторых продуктов питания, например, богатых кофеином, таких как кофе, алкоголь и тех, которые могут вызвать раздражение мочевых путей, таких как специи и очень кислые продукты (например, цитрусовые). Вместо этого, следует потреблять пищевые продукты, богатые клетчаткой, такие как цельные зерна и овощи, которые помогают избежать запоров, вызывающих напряжение во время дефекации. Кроме того, полезным будет уменьшение потребления жиров и обработанных пищевых продуктов, чтобы держать под контролем вес.
- Отказ от курения, так как никотин может оказывать раздражающее действие на ткани мочевого пузыря и вызвать возвратные эпизоды кашля, которые приводят к недержанию мочи.
- Выполнять какие-либо гимнастические упражнения, направленные на укрепление мышц тазового дна. Наиболее известными являются упражнения Кегеля.
- Двойное мочеиспускание, после того как вы закончили мочиться, подождите несколько минут и попробуйте помочиться снова, чтобы вывести возможные остатки мочи.
- Вести дневник мочеиспусканий, в котором отмечать, сколько раз ходили в туалет днем и ночью, были ли эпизоды недержания мочи. Следует отмечать, сколько времени проходит между мочеиспусканием и какое количество мочи образуется.
- Тренировать мочевой пузырь или пытаться противостоять позывам к мочеиспусканию. Как только вы почувствуете позыв, подождите несколько минут, прежде чем отправиться в ванную, постепенно увеличивайте время ожидания от нескольких минут до нескольких часов.
Источники:
http://www.medsecret.net/ginekologiya/menopauza/136-ugr
http://www.lvrach.ru/2016/03/15436415/
http://sekretizdorovya.ru/publ/sindrom_giperaktivnosti_mochevogo_puzyrja/16-1-0-741