Боль под мышкой при климаксе
Содержание
- 1 Боль под мышкой при климаксе
- 1.1 Что делать, если при климаксе болят суставы и мышцы
- 1.2 Чем вызваны суставные боли при климактерии?
- 1.3 Что может усугубить и ускорить заболевание суставов и костей?
- 1.4 О каких заболеваниях может говорить боль в суставах?
- 1.5 Когда нужно обратиться к доктору?
- 1.6 Врачебный контроль и своевременное диагностирование
- 1.7 ЗГТ против болей суставов
- 1.8 Кальцийсодержащие препараты
- 1.9 Методы народной медицины
- 1.10 Климакс у женщин: чем опасен и когда обращаться к врачу
- 1.11 Заболевания молочных желез
- 1.12 Мастопатия
- 1.13 Заболевания матки и яичников
- 1.14 Заболевания опорно-двигательного аппарата
- 1.15 Неврологические расстройства
- 1.16 Психоэмоциональные нарушения
- 1.17 Лимфаденит: причины увеличения лимфоузлов при климаксе
- 1.18 Воспаление лимфоузлов
- 1.19 Симптомы воспаления лимфоузлов
- 1.20 Что делать с воспалением лимфоузлов в пременопаузе?
- 1.21 Лимфатические узлы в области паха
Что делать, если при климаксе болят суставы и мышцы
Климактерий вызывает множество негативных проявлений, которые мешают вести нормальный образ жизни. Некоторые женщины отмечают, что при наступлении климакса болят суставы, и что делать в таком случае не всегда понятно. Дело в том, что эти болевые ощущения могут быть вызваны, как нехваткой гормонов, так и другими причинами.
В любом случае требуется немедленная диагностика, ведь изменения в костной ткани могут носить необратимый характер, а также вызвать скованность в движениях, сильные травмы. Поэтому о здоровье суставов и костей необходимо позаботиться задолго до наступления климактерического периода.
Чем вызваны суставные боли при климактерии?
Климактерий сопровождается снижением уровня половых гормонов. Такое изменение отражается не только на репродуктивной системе, но и на выработке, усвоении организмом полезных веществ. Именно нехватка кальция и витамина D выступает основной причиной того, почему при климаксе болят кости и суставы.
Подобные нарушения могут вызвать следующие проблемы в организме, сопровождающиеся болевым синдромом:
- Остеопороз при климаксе. Изменение гормонального фона негативно влияет на структуру костной ткани, делая ее слабой и хрупкой. Падает скорость формирование новых клеток на фоне быстрого разрушения старых. В итоге возрастает нагрузка на суставы из-за повышенной хрупкости костей.
- Деформирующий остеоартроз. Во время климактерия происходит замедление выработки коллагена, который необходим для нейтрализации трения между суставами. Здесь отмечается не только боль, но и сухой треск, а также трудности во время движения.
- Жировые отложения. Менопауза сопротивляется падению уровня эстрогенов, вызывая увеличение жировой ткани. В итоге ослабленные костные ткани подвергаются еще большей нагрузке из-за лишнего веса, который негативно сказывается и на работе сердечно-сосудистой системы.
- Проблемы с кровообращением. Именно это нарушение первым начинает вызывать мышечные боли при климаксе. Его причиной выступает дестабилизированный обмен веществ. Мускулы от недостатка коллагена и эластина теряют тонус, а человеческие сосуды вдобавок не могут полноценно снабжать кровью ткани организма.
- Нарушения нервной системы. Климактерий также негативно сказывается на функционировании нервных окончаний, вызывая судороги, ползание «мурашек» по коже. И этот фактор может усиливать не только болевые ощущения, но и ухудшать состояние суставов. В таком случае болят не только ноги при климаксе, но и шея с позвоночником.
Что может усугубить и ускорить заболевание суставов и костей?
Стоит отметить, что менопауза не является единственной причиной заболеваний костной ткани. Ведь не все женщины с приходом климактерия жалуются на проблемы с суставами. Поэтому нужно ознакомиться со всеми факторами, которые могут провоцировать подобные нарушения:
- Астеническое телосложение. Такие женщины не отличаются высокой костной массой, поэтому она предрасположена к быстрому растрачиванию.
- Плохое или несбалансированное питание в детстве. В группе риска находятся люди, которые еще в юном возрасте не накопили достаточного запаса полезных микроэлементов и веществ.
- Эстрогенная недостаточность. Может быть связана и с естественным наступлением климакса, и с более ранними формами проявления менопаузы.
- Нехватка витамина D. Именно этот витамин отвечает за усвоение кальция организмом. Поэтому нехватка солнечного света также может вызвать проблемы с суставами.
- Вредные привычки. Сюда стоит отнести не только сигареты, алкоголь, кофе, но и лекарственные препараты, которые выводят кальций из организма.
- Наследственность. Если мама или бабушка страдали заболеваниями костных тканей, то есть большая вероятность передачи этой проблемы по наследству.
- Нарушенное усвоение кальция. Некоторые женщины страдают избыточным выведением кальция из организма или неправильным усвоением.
О каких заболеваниях может говорить боль в суставах?
Климактерический период не в каждом случае провоцирует болевые ощущения в суставах. Подобная симптоматика может быть вызвана следующими заболеваниями:
- артрит,
- артроз,
- невралгия,
- остеопороз,
- различные повреждения суставов после травм.
Как видите, причин болей в суставах, мышцах и костях существует множество. Поэтому перед тем, как лечить проблему, необходимо точно установить причину ее возникновения. Единственно правильное решение – это посещение доктора и прохождение соответствующего обследования.
Когда нужно обратиться к доктору?
Посетить врача лучше всего при первых же симптомах. Показаниями к немедленному вызову неотложной помощи является:
- агрессивная симптоматика;
- сильные боли в ногах;
- постоянное чувство онемения,
- расстройство сознания,
- непрекращающийся болевой синдром,
- высокая температура без причины,
- повышение уровня АД.
В таких случаях нужно вызвать скорую помощь, потому что состояние пациентки может только ухудшиться.
Врачебный контроль и своевременное диагностирование
Если при климаксе болят суставы, что делать с проблемой должен решать врач. Но для начала необходимо собрать данные о здоровье женщины с помощью следующих анализов, а также обследований:
- Общий анализ мочи и крови (для исключения воспалительных процессов в организме).
- Биохимический анализ крови (поможет установить уровень кальция и суставные фракции).
- Денситометрия (изучение минеральной плотности костной ткани).
- Мазки половых органов.
- УЗИ суставов.
Если болят ноги или другие конечности при климаксе, не стоит откладывать посещение больницы. Врач составит список необходимых анализов, изучит результаты и поможет женщине подобрать соответствующую терапию, отталкиваясь от списка уже принимаемых препаратов.
ЗГТ против болей суставов
Если болят суставы при климаксе именно из-за нарушений гормонального баланса, то необходимо принимать препараты заместительной гормональной терапии. Это может быть комбинированные и монотерапевтические средства, которые прописываются на основе симптоматики протекания климактерия.
Сразу стоит отметить, что не все женщины из-за своего здоровья могут принимать синтетические гормоны. В таких случаях придется использовать фитогормоны и рецепты народной медицины при климаксе.
Чаще всего врачи прописывают такие препараты:
Что касается формы выпуска препаратов ЗГТ, то это могут быть:
Среди фитогормонов можно выделить:
Кальцийсодержащие препараты
Часто пациентки задают вопрос: «а могут ли болеть суставы даже после назначения ЗГТ?» Здесь врачи обращают внимание на препараты с кальцием, которого так не хватает организму, подбирая их на основе симптоматики:
- Альгинат кальция (суставы);
- Кальцепан (профилактика остеопороза);
- Каль-Ди-Маг (против поражений костной ткани);
- Кальций биолит (средство комплексной терапии);
- Остео Комплекс (профилактика и лечение проблем с суставами).
Болеть суставы могут по разным причинам, но во всех случаях необходимо обеспечить организм достаточным количеством кальция, а также побеспокоится об устранении причин его нарушенного усвоения.
Методы народной медицины
Кроме лекарственных препаратов, средств ЗГТ, женскому организму необходима природная поддержка. Все начинается с питания, где обязательно должны присутствовать следующие продукты:
- молочные и кисломолочные продукты;
- горох;
- овсянка;
- орехи;
- чеснок,
- горчица,
- рыба,
- овощи.
Что касается лекарственных трав, то здесь можно покупать готовые настойки, капли и мази или готовить средства в домашних условиях, используя:
- чернобыльник,
- корень одуванчика,
- сон-траву,
- зверобой,
- ясменник пахучий,
- сурепку,
- траву недотроги,
- ярутку полевую.
Лечение болей в суставах при климаксе лучше проводить под наблюдением врачей. Конечно народные средства тоже эффективны, но их порой оказывается недостаточно. К тому же важно точно установить причину таких ощущений, чтобы выбранные препараты пошли на пользу, а не усугубили уже имеющуюся патологию.
Климакс у женщин: чем опасен и когда обращаться к врачу
Приближающийся или уже наступивший климакс — одно из самых стрессовых событий в жизни женщины. Большинство угроз, которыми якобы сопровождается этот период – мифы, не имеющие под собой почвы. Но существуют и серьезные основания для того, чтобы начать более внимательно относиться к собственному здоровью: одновременно с угасанием репродуктивных функций при климаксе повышается вероятность услышать от врача неприятный и даже страшный диагноз.
Чтобы понять, чем и насколько опасен климакс, и как избежать возможных рисков, нужно знать «врага в лицо».
Заболевания молочных желез
 Состояние тканей молочных желез очень тесно связано с состоянием яичников, а точнее, с количеством женских половых гормонов, которые они вырабатывают, — эстрогена и прогестерона.
Состояние тканей молочных желез очень тесно связано с состоянием яичников, а точнее, с количеством женских половых гормонов, которые они вырабатывают, — эстрогена и прогестерона.
Неудивительно, что менопауза, сопровождающаяся резким снижением уровня этих веществ в крови, часто становится началом заболеваний молочных желез или провоцирует рецидив болезней груди, которые казались уже излеченными и забытыми.
Мастопатия
Это наиболее распространенное состояние, при котором в молочных железах развивается патологический процесс, обусловленный дефицитом прогестерона. Для мастопатии характерно нарушение правильного соотношения соединительной и эпителиальной ткани груди. Это значит, что «деликатные» эпителиальные клетки замещаются «жесткими» фиброзными, в результате чего в груди образуются уплотнения.
Такие уплотнения могут пальпироваться в любом участке молочной железы, но также могут располагаться в глубоких слоях железистой ткани, вследствие чего патологически измененные зоны могут быть выявлены только с помощью маммографии и УЗИ.
Если мастопатия была диагностирована еще до наступления климакса (это заболевание нередко сопровождает женщину всю жизнь, с начала полового созревания), то какого-либо особого повода для посещения врача ждать не стоит.
Следует помнить, что мастопатия в периоде менопаузы – фактор риска, увеличивающий вероятность возникновения злокачественных новообразований, поэтому регулярное обследование необходимо проводить не реже 1 раза в год.
Опухолевые заболевания молочных желез
 Если сравнивать по распространенности все заболевания, возникновение которых «приурочено» к климаксу, то лидирующие позиции остаются за злокачественными опухолями молочных желез.
Если сравнивать по распространенности все заболевания, возникновение которых «приурочено» к климаксу, то лидирующие позиции остаются за злокачественными опухолями молочных желез.
Причиной тому ряд химических изменений, которыми сопровождается снижение выработки половых гормонов. Вследствие этого нарушается цикл деления клеток и повышается вероятность злокачественного их преобразования.
В группу повышенного риска входят женщины в климактерическом периоде, которые:
- ранее перенесли искусственное прерывание беременности;
- не рожали/не кормили грудью;
- имеют наследственную предрасположенность к онкологическим заболеваниям груди (в семейной истории есть случаи рака груди);
- перенесли травму молочных желез (сильный ушиб, ранения и пр.);
- страдают хроническими заболеваниями яичников;
- курят и злоупотребляют алкогольными напитками.
Но даже вхождение в группу риска не является приговором: регулярное обследование у врача, ранняя диагностика и своевременно назначенный курс лечения способен полностью изменить ход событий и не допустить развития онкологических заболеваний молочных желез, а при выявлении недуга – не позволить ему нарушить качество и продолжительность жизни.
Когда обращаться к врачу?
Регулярные плановые осмотры у гинеколога и маммолога необходимы каждой женщине, вне зависимости от того, насколько давно она вступила в период менопаузы и насколько хорошо она себя при этом чувствует. Но если наблюдается один или несколько из нижеперечисленных симптомов, рекомендуется безотлагательно проконсультироваться с врачом:
- нагрубание молочных желез и увеличение их размера;
- чувство тяжести в груди, дискомфорт;
- боль или неприятные ощущения в области подмышек и плеч;
- чрезмерная чувствительность кожи груди;
- асимметричность молочных желез;
- один или несколько участков кожи груди приобрели другой цвет или текстуру (отсутствие или избыток пигментации, очевидная сухость, микротрещины, шелушение и пр.);
- выделения из одного или обоих сосков;
- втянутость соска его «утопленность» внутрь;
- изменение цвета и/или формы ареолы соска;
- увеличение или болезненность регионарных лимфатических узлов.
Заболевания матки и яичников
 Менопауза – самый опасный период, во время которого женщина сильнее всего подвержена заболеваниям матки и яичников. Причина всё та же: дефицит женских половых гормонов, под влиянием которого изменяются структурные и качественные характеристики тканей.
Менопауза – самый опасный период, во время которого женщина сильнее всего подвержена заболеваниям матки и яичников. Причина всё та же: дефицит женских половых гормонов, под влиянием которого изменяются структурные и качественные характеристики тканей.
Среди таких недугов – фиброма, миома, фиброаденома матки, кистоз и поликистоз яичников и другие доброкачественные образования в тканях. Но в климактерическом периоде также увеличиваются шансы на перерождение клеток в злокачественные. Особенно тщательно за своим здоровьем необходимо следить женщинам, перенесшим хирургическое вмешательство на матке и шейке матки (кесарево сечение, удаление полипов и пр.), страдающим эндокринными нарушениями (дисфункция щитовидной железы, сахарный диабет пр.), а также тем, у кого в семейной истории прослеживаются случаи заболеваний раком матки, яичников и молочных желез.
Если обратиться к статистике, то на сегодняшний день прослеживается четкая тенденция к «омоложению» таких болезней, но это не должно вводить в заблуждение. Если большинство случаев эрозии шейки матки, поликистоза яичников и других заболеваний диагностируется у женщин возрастом до 35 лет, то у женщин климактерического возраста, страдающих этими недугами, на 49% повышается вероятность развития злокачественного процесса.
Необходимо помнить: при климаксе организм утрачивает один из факторов защиты: правильные обменные функции, ранее обеспечивавшиеся гормонами. Поэтому любой признак неблагополучия должен насторожить и стать поводом для внепланового обращения к врачу.
Когда обращаться к врачу?
Даже на фоне хорошего самочувствия и, в целом, отсутствия жалоб на здоровье, наличие следующих симптомов – веская причина обратиться к врачу: 
- боли в низу живота и/или пояснице различного характера (тянущие, ноющие, режущие и пр.);
- кровянистые выделения из влагалища (могут наблюдаться после физических нагрузок, сексуальных контактов и отсутствовать в остальное время);
- нарушения мочеиспускания (необходимость натуживаться во время мочеиспускания, отсутствие чувства полного опорожнения мочевого пузыря, недержание мочи и пр.).
Важно: если вы диагностированы опухолевым заболеванием матки, при внезапно возникшей острой боли в животе, тошноте, повышении температуры тела, немедленно обратитесь к врачу или в ближайшее отделение неотложной медицинской помощи. Эти симптомы могут свидетельствовать о прекращении кровоснабжения опухоли или ее «перекручивании», что требует безотлагательного вмешательства специалиста.
Заболевания опорно-двигательного аппарата
Заболеваний опорно-двигательного аппарата в «чистом» виде, которые развиваются исключительно по причине климакса, не существует. Но одним из самых частых спутников менопаузы остается остеопороз – нарушение обмена веществ, при котором из костных тканей вымываются минеральные вещества. Это состояние обусловлено снижением уровня женских гормонов, которые принимают участие в обменных процессах, протекающих во всех тканях организма, в том числе, и в костных.
Пожалуй, самой неприятной особенностью остеопороза остается его бессимптомное течение, и заболевание диагностируется только после того, как женщина обращается к врачу с переломом, причиной которого стал незначительный ушиб или неосторожное движение. В этом случае врач назначает ряд диагностических мероприятий, включая рентгенологическое исследование и анализы крови, по результатам которых выявляется снижение плотности костей и их деминерализация.
Поэтому единственной полезной рекомендацией остается соблюдение графика плановых осмотров, и при снижении концентрации минеральных веществ в крови – прием назначенных врачом препаратов.
Неврологические расстройства
Бессонница, искажение вкусового и обонятельного восприятия, чрезмерная потливость – интенсивность этих симптомов климакса нарастает по мере того, как в крови понижается уровень половых гормонов.
 Несмотря на распространенное мнение о том, что такие нарушения безопасны и могут доставить разве что некоторый дискомфорт, они нуждаются в лечении. Причина проста: нервная система регулирует все функции организма и чем сильнее она «расстроена», тем сильнее ее негативное влияние на работу всех систем и органов. Ярким примером является бессонница: постоянный дефицит сна рано или поздно приведет к повышенной утомляемости, мышечной слабости, нарушениям артериального давления и сердечного ритма. А каждое из этих нарушений влечет за собой уже собственные осложнения, которые на порядок опаснее.
Несмотря на распространенное мнение о том, что такие нарушения безопасны и могут доставить разве что некоторый дискомфорт, они нуждаются в лечении. Причина проста: нервная система регулирует все функции организма и чем сильнее она «расстроена», тем сильнее ее негативное влияние на работу всех систем и органов. Ярким примером является бессонница: постоянный дефицит сна рано или поздно приведет к повышенной утомляемости, мышечной слабости, нарушениям артериального давления и сердечного ритма. А каждое из этих нарушений влечет за собой уже собственные осложнения, которые на порядок опаснее.
При обращении к врачу с этими симптомами женщине может быть назначено санаторно-курортное лечение, физиотерапевтические процедуры, а также заместительная гормонотерапия – если врач видит в этом необходимость.
Психоэмоциональные нарушения
Расстройства психоэмоционального характера — первое, чем проявляет себя климакс у большинства женщин. Внезапные смены настроения, чрезмерная чувствительность к словам и поведению окружающих, резкие эмоциональные подъемы, завершающиеся угнетенным состоянием – такие «качели» знакомы всем женщинам, вступившим в период менопаузы.
Наиболее показательно психоэмоциональные проблемы обрисовывает сухая статистика: порядка 48% от общего количества назначаемых антидепрессантов приходится на женщин климактерического возраста.
Но антидепрессанты неспособны устранить причину, а их длительный прием чреват серьезными осложнениями. Поэтому в современной медицинской практике предпочтение отдается психотерапевтическим методам лечения — индивидуальным и групповым сеансам психотерапии, а также нормализации образа жизни – увеличением физических нагрузок (при отсутствии противопоказаний), контролем над сбалансированностью рациона, закаливающим процедурам и другим методам, которые в совокупности позволяют организму эффективно бороться со стрессом.
Лимфаденит: причины увеличения лимфоузлов при климаксе
В человеческом организме имеется множество лимфатических узлов, которые расположены в различных частях тела, согласно анатомическим особенностям, а в своей совокупности составляют лимфатическую систему. Объединяются они в особые группы, а специальная лимфатическая жидкость поступает в них из внутренних органов. Лимфоузлы при климаксе могут воспаляться, свидетельствуя о начале развития патологического процесса в репродуктивной системе женщины, который требует безотлагательного лечения.
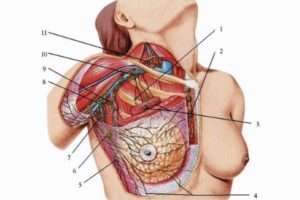
Воспаление лимфоузлов
Небольшая выпуклость на кожных покровах в области паха или подмышек является воспалением лимфатического узла.
Бесцветное жидкообразное вещество, циркулирующее по определенным артериям и тканям и очищающее их по всему организму, носит название лимфы, или лимфатической жидкости. А лимфатическими узлами называются специальные фильтры, располагающиеся по периметру лимфатической системы. Они выполняют защитную функцию в организме такую, как отлов бактерий, вирусов, раковых атипичных клеток и других патологических субстанций. Выловив патологический микроорганизм, эти самые фильтры подвергают их процессам расщепления, а после и выведению из организма.
Основной причиной, под воздействием которой лимфатические узлы могут воспалиться, является попадание инфекции. В основном, воспаленные лимфатические узлы восстанавливаются до прежних размеров сразу после того, как иммунная система защиты организма побеждает инфекцию.
Особую опасность течения могут иметь воспаленные лимфоузлы в подмышечных впадинах, так как это может оказаться свидетельством развития раковой опухоли в области молочных желез.
Единственно верным решением на пути к установлению истинной причины воспаления лимфоузлов является консультация с квалифицированным специалистом. Для постановки точного диагноза, могут потребоваться такие диагностические методы, как:
- общий анализ крови;
- рентгенография;
- КТ;
- исследование на биопсию.
В большинстве случаев, причина воспаления кроется в проникновении обыкновенной инфекции, к примеру, при простуде.
Большинство представительниц прекрасной половины человечества предпочитают не обращаться за медицинской помощью при развитии такого незначительного патологического процесса. В таком случае следует запомнить, что если воспаленный лимфоузел не вызывает неприятной болевой симптоматики и на протяжении двух недель начинает уменьшаться в размерах до полного исчезновения, то тревогу можно и не бить. Но если воспаленный лимфоузел не проходит, а наоборот начинает увеличиваться, то визит к врачу должен быть безотлагательным.
Симптомы воспаления лимфоузлов
Если начинают развиваться патологические изменения гениталий, то это может привести к воспалению лимфоузлов, расположенных в области паха. При развитии воспалительного процесса в зоне половых органов женщины могут наблюдаться следующие симптомы:
- Увеличение выпуклости в зоне паха.
- Появление болезненности при пальпации.
- Изменение цветовой гаммы кожного покрова над воспаленным лимфоузлом, с приобретением багрово-синюшного оттенка, являющегося свидетельством отложения гнойных масс.
- При изменении цвета эпидермиса могут наблюдаться и колебания в терморегуляции организма с повышением температуры до субфебрильных границ.
- Может наблюдаться состояние вялости и адинамичности.
- Снижение аппетита.
- Нарушение здорового сна с регулярным появлением бессонниц.
Острые формы лимфаденита могут протекать с яркой клинической картиной, симптомы которой схожи с проявлением тяжелой формы инфекции. Это является поводом для срочного принятия необходимых мер.
Чаще всего женщины сами обнаруживают на своем теле новообразования округлой формы: что в области паха, что подмышками. На начальной стадии развития патологического процесса в пременопаузе воспаленный лимфоузел не вызывает чувства болезненности, и во время осмотра он довольно подвижен и не связан с близлежащей тканью. Под кожными покровами легко может перемещаться на определенный градус. Но во время ходьбы могут появляться такие симптомы, как чувство дискомфорта и жжения.
При прогрессировании патологии симптомы воспалительного процесса приобретают более яркий и выраженный характер течения. Могут появиться болезненные ощущения пульсирующего характера, свидетельствующие о развитии гнойного процесса в лимфоузле.
Что делать с воспалением лимфоузлов в пременопаузе?

Когда в пременопаузе лимфоузлы увеличиваются в размерах, это говорит о том, что в организме развивается какая-то патология. А лимфатические узлы, являясь одной из составляющих иммунной системы защиты организма, пытаются выработать необходимый уровень антител для достижения скорейшего выздоровления. Воспалительные процессы в совокупности с симптоматикой, свойственной климактерическому периоду, в значительной мере снижают уровень и качество жизни женщины.
Что необходимо делать, когда воспаляются лимфоузлы? Для облегчения своего состояния и улучшения качества жизнедеятельности, нужно:
- Первоначально обратиться к квалифицированному специалисту и пройти необходимые диагностические методы исследования своего организма на предмет исключения развития опасного патологического процесса в пременопаузе. На основе полученных результатов врач сможет назначить адекватное лечение в соответствии с индивидуальными особенностями женщины. Также могут назначаться антибиотические препараты.
- При отсутствии серьезных патологий в организме бороться с воспаленными лимфоузлами можно при помощи эхинацеи в таблетизированной форме выпуска. Она будет способствовать укреплению иммунной системы защиты женского организма и повышению его способности противостояния к воздействию патологических микроорганизмов и инфекции.
- Для того, чтобы остановить увеличение лимфоузлов в пременопаузе, рекомендуется ежедневно принимать по одной столовой ложке сока из алоэ, предварительно подготовив ложечку с натуральным медом для закусывания.
- Прикладывание компрессов с использованием мази Левомеколь.
- В качестве дополнительного лечения для улучшения общего самочувствия рекомендуются физиопроцедуры, среди которых наибольшей эффективностью отличается электрофорез с применением антибиотического препарата. Но такая процедура не может проводиться при развитии гнойной формы лимфаденита.
- Для устранения гнойного содержимого из воспаленных лимфатических узлов, проводится хирургическое дренирование.
- Если лимфатические узлы увеличиваются в размерах, сопровождаясь болевой симптоматикой в области горла, то устранить болезненность можно при помощи обычных обезболивающих препаратов. Таких, как Ацетаминофен, Парацетамол либо Ибупрофен.
Какой бы метод лечения не был бы выбран, важно помнить, что заниматься самолечением воспаленных лимфоузлов в менопаузу или другую стадию климакса не рекомендуется. Это может привести к тому, что лимфоузлы могут еще больше увеличиться, а сопутствующее заболевание перейти в более острую форму течения.
Более того, когда лимфатический узел увеличивается в размерах, особенно в области подмышек или паха — это может стать первым свидетельством развития раковой опухоли ранней стадии. Именно поэтому так важно своевременно сдать все необходимые анализы, пройти дополнительные методы диагностики и при наличии развития рака, начать лечение, направленное на его устранение.
Лимфатические узлы в области паха
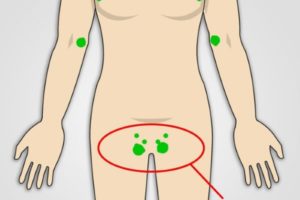
Если увеличиваются лимфатические узлы в области паха перед наступлением менструального цикла, уплотняясь в своей текстуре и становясь доступными для самостоятельного диагностирования, то в этом может и не быть ничего патогенного, а простая реакция на изменение гормонального уровня перед менструацией. Подобная симптоматика зависит от сугубо индивидуальных особенностей и при отсутствии заболеваний репродуктивной системы проходит бесследно и не влечет отрицательного последствия.
Те же увеличения лимфатических узлов в паховой зоне с сопровождением болезненных ощущений могут появляться после усиленных спортивных тренировок. Это обусловлено тем, что превышение физической нагрузки на организм может привести к растяжению паховых мышц и дальнейшему увеличению лимфоузлов в размерах и появлению болезненных ощущений. Такие проявления способны сами по себе рассасываться, без применения специальных методов лечения.
Но возможны случаи, когда при развитии воспаления лимфатического узла в паховой зоне с сопровождающимися болезненными ощущениями могут свидетельствовать о наличии таких патологий, как:
- развитие кистозного поражения яичников;
- развитие новообразования с раковой этиологией;
- инфицирование органов половой системы женского организма венерическими заболеваниями;
- развитие воспалительного процесса в маточной полости либо в области влагалища.

Некоторые из представленных патологий могут перейти в хроническую форму течения, особенно, если был выбран не правильный путь лечения. Помимо воспаления лимфатических узлов, в качестве уведомления о развитии патологии в органах репродуктивной системы женщины, могут выступать и другие симптоматические проявления, но они могут быть менее выраженными.
Для предупреждения развития данной патологии рекомендуется выполнять следующие профилактические процедуры:
- Своевременно избавляться от заболеваний органов половой системы организма.
- На ранних стадиях предупреждать развитие воспалительного процесса в области внутренних органов.
- Соблюдение контрацепции при половых контактах.
- Регулярное посещение гинекологического кабинета.
Помимо выполнения не сложных представленных профилактических мер, женщины должны поменять свое отношение к себе и своему здоровью. При появлении малейшей чувствительности, дискомфорта в зоне лимфатических узлов, необходимо не тянуть до последнего, пока не разовьется серьезная патология, а сразу же отправляться к врачу и начинать своевременное лечение. Особую опасность представляет гнойный лимфаденит, лечение которого в большинстве случаев, проводится в условиях стационара.
Познавательное видео по этой теме:
Источники:
http://myt-mrgk.ru/klimaks/pri-klimakse-bolyat-sustavy-chto-delat-myshechnye-boli-lechenie.html
http://mastopatiinet.ru/chem-opasen-klimaks/
http://vklimakse.ru/limfouzly.html