Надпочечники гормоны и функции при климаксе
Содержание
- 1 Надпочечники гормоны и функции при климаксе
- 1.1 Изменение женских половых гормонов при климаксе: гормональный сбой
- 1.2 Что происходит с женским организмом с наступлением климакса?
- 1.3 Какие бывают виды климакса?
- 1.4 Как проявляются гормональные изменения у женщин в период климакса?
- 1.5 Выделяют следующие признаки климакса и гормонального нарушения
- 1.6 Почему возникают гормональные изменения при климаксе?
- 1.7 Последствия гормональных изменений при климаксе
- 1.8 Диагностика гормональных нарушений в менопаузе
- 1.9 Лечение гормональных изменений при климаксе
- 1.10 Профилактика гормональных изменений при климаксе
- 1.11 Надпочечники гормоны и функции при климаксе
- 1.12 Явные и скрытые симптомы заболеваний надпочечников у женщин
- 1.13 Гормоны
- 1.14 Частые болезни
- 1.15 Гормонально-активные опухоли
- 1.16 Надпочечниковая недостаточность
- 1.17 Диагностика
- 1.18 Медикаментозное лечение
Изменение женских половых гормонов при климаксе: гормональный сбой
Женщины, которые вошли в период менопаузы, отчетливо понимают, что состояние ее гормонального фона очень важно, так как от него зависит не только детородная функция, но и ее самочувствие, настроение, внешний вид. Именно поэтому гормоны при климаксе необходимо отслеживать, и вовремя принимать меры. Что же происходит с гормонами женщины во время климакса?

Что происходит с женским организмом с наступлением климакса?
Человек рождается с определенным набором гормонов, и женщину они сопровождают на протяжении всей жизни. А гормональная перестройка начинается у девочек еще в подростковом возрасте. Гормоны участвуют в ее половом созревании, регулируют менструальный цикл, отвечают за беременность и детородную функцию в целом.
Однако, в период менопаузы гормоны начинают сходить на нет. Казалось бы, эстроген и прогестерон при климаксе вовсе не нужны, так как в таком возрасте детей обычно не рожают, но это не совсем так, ведь гормоны отвечают не только за деторождение, но и за работу многих органов и их систем. Когда у женщины наступает климакс гормоны начинают резко падать, и гормональный дисбаланс вызывает крайне неприятные симптомы, с которыми надо как-то жить.
Какие бывают виды климакса?

В медицинской науке выделяется два вида климакса – физический и патологический, каждый из них характеризуется определенными признаками и симптомами.
- Обычно физиологический климакс проходит для женщины довольно мягко: его симптомы практически незаметны. Женщина может жить полной жизнью и не нуждается в серьезном дополнительном лечении.
- А патологический климакс доставляет своим обладательницам куда больше проблем, так как он обычно протекает тяжело и выматывает женщину, которой приходится обращаться к врачам и серьезно лечиться, чтобы это состояние окончательно не подорвало ее здоровье. Притом часть симптомов удается сгладить, а некоторые остаются с женщиной практически до конца ее жизни.
Как проявляются гормональные изменения у женщин в период климакса?
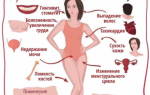
Есть довольно внушительный ряд симптомов, который подскажет о наступлении климакса. Вовсе не все будут проявляться у женщины сразу: какие-то смогут обойти ее стороной, но после 40 лет нужно постоянно быть начеку, так как эти самые изменения могут наступить несколько ранее и появиться в самый неожиданный момент.
Внимание! Более раннему наступлению менопаузы способствуют вредные привычки, алкоголизм и табакокурение, операция по удалению матки или других репродуктивных органов, а также наследственный фактор.
Если у Ваших ближайших родственниц (мать, бабушки, сестры) климакс наступил раньше, то и Вас может не миновать та же самая участь. Также климакс раньше начинается у тех, кто вообще не рожал, или же рожал, но более трех раз. Иногда на возникновение этого состояния существенным образом влияют аборты.
Выделяют следующие признаки климакса и гормонального нарушения

- Приливы при климаксе у женщин.
- Сильная потливость, которая никак не оставляет женщину даже в ночное время.
- Повышается риск развития атеросклероза и других заболеваний сердца и сосудов.
- Мигрени и просто головные боли.
- Учащенное сердцебиение: чувство что сердце вот-вот выскочит из груди. Такое состояние возникает даже при минимальной физической нагрузке.
- Атрофируется слизистая оболочка влагалища. Это можно понять по зуду и дискомфорту в интимном месте, по кровянистым выделениям и боли во время и после полового контакта с мужчиной.
- Все органы половой системы теряют свою эластичность, становятся дряблыми, уменьшаются в размерах, атрофируются со временем, так как больше не выполняют никакой функции.
- Водянистые выделения из влагалища.
- Возникает потребность намного чаще бегать в туалет по-маленькому. Это связано со слабостью стенок мочевого пузыря. У некоторых женщин такая проблема переходит в разряд очень серьезных, так как у них возникает недержание мочи при любой физической нагрузке.
- Во время менопаузы возрастает риск заражения циститом и другими воспалительными заболеваниями мочевых путей. Полностью излечиться от таких заболеваний бывает очень трудно, так как часто возникают их рецидивы.
- Боль в костях, суставах и мышцах.
- Возникает повышенный риск развития остеопороза и других костных заболеваний. Переломы костей возникает даже от простого падения или слишком неосторожного движения.
- Атрофируются молочные железы, снижается их чувствительность.
- По коже ощущается ползание мурашек.
- Истончаются кожные покровы по всему телу, они становятся более сухими, легче повреждаются.
- Страдает эмоциональная сторона жизни: появляется депрессия, тревожность, возникает повышенная утомляемость и раздражительность.
- Появляются жалобы на психологические процессы: ухудшается память, снижается концентрация внимания, мышление становится более слабым.
- Снижается либидо, трудности в достижении оргазма.
Почему возникают гормональные изменения при климаксе?

Факторы, которые могут провоцировать нарушение климакса:
- Генетическая предрасположенность к раннему наступлению данного состояния, которую нужно лечить еще в детстве.
- Заболевание репродуктивной системы или отдельных ее органов.
- Перенесение инфекций, которые передаются половым путем (хламидиоз, триппер, микоплазмоз, гонорея, сифилис).
- Не контролируемый никем прием противозачаточных гормональных препаратов, который помимо всего прочего осуществляется бессистемно.
- Заболевание щитовидной железы.
- Неправильная работа надпочечников.
- Больная поджелудочная железа.
- Хирургические вмешательства, которые затрагивали брюшную полость.
- Частые аборты.
- Слишком раннее или слишком позднее начало половой жизни.
- Длительное сексуальное воздержание во взрослом возрасте.
- Недосыпание или другое нарушение режима сна.
- Неправильное питание.
- Частые стрессы.
- Физическая пассивность.
Последствия гормональных изменений при климаксе
Важно помнить, что эндокринная система человека напоминает большую шестеренку, где один маленький сбой влечет за собой другие. Именно поэтому снижение уровня половых гормонов при климаксе часто провоцирует нарушения в работе других органов и их системах. Гормональный сбой у женщин случается в возрасте 42-50 лет, продолжается примерно 5 лет, а затем идет на спад.
У многих женщин падение уровня половых гормонов вызывает нарушения в работе гипофиза и гипоталамуса, а эти части мозга отвечают за связь нервной и эндокринной систем. Также эти части мозга отвечают за терморегуляцию, поэтому при климаксе возникают приливы. Данное состояние характеризуется покраснением головы, шеи и зоны декольте, к ним резко приливает жар, повышается давление, возникает тошнота и рвота. Приливы сопровождаются излишней потливостью, после которой часто приходится идти переодеваться.
Если патологический климакс не подвергать лечению, то это может привести к развитию нервного расстройства, которое характеризуется паническим страхом смерти, тревожности, депрессии, вспышкам необоснованного гнева.
Диагностика гормональных нарушений в менопаузе

Для того, чтобы установить уровень гормонов, нужно проводить анализ крови из вены на женские половые гормоны прогестерон и эстроген в зависимости от менструального цикла, если он все еще сохраняется. Для более точного результата нужно сдать анализ несколько раз, так как гормональный фон человека может меняться во время процесса жизни.
Для более точного результата проводится УЗИ органов репродуктивной системы, компьютерная томография головного мозга.
Анализы на уровни гормонов можно сдать в любой лаборатории; готовьтесь к тому, что за это придется заплатить.
Лечение гормональных изменений при климаксе
Для того, чтобы урегулировать гормональные неполадки при климаксе, нужно обратиться к врачу и обсудить с ним целесообразность лечения.
Иногда для лечения симптомов климакса требуется оперативное вмешательство, так как уровень гормонов при климаксе в таких случаях не удастся урегулировать медикаментозно.
Климакс можно лечить и при помощи препаратов, которые содержат в своем составе гормоны, а также при помощи содержащих в своем составе растительных гормонов, имеющих название фитоэстрогены.

Облегчение симптомов гормонального нарушения при климаксе достигается при помощи приема внутрь отвара специальных лекарственных трав, к которым относится боровая матка, тысячелистник, клевер, шалфей, цветки аптечной ромашки. Эти травы содержат в себе эстрогены и являются естественным их источником.
Помните, что гормональный сбой – это очень серьезное состояние, при котором нужно обязательно наблюдаться у врача, и делать это регулярно, а не от случая к случаю. Самолечение при такой проблеме недопустимо.
Профилактика гормональных изменений при климаксе
- Ведите календарь менструального цикла со всеми сбоями.
- Если Вы заметили кровотечение из влагалища, которое никак не относится к менструальному циклу, то немедленно обращайтесь к врачу.
- Постарайтесь оставить насовсем вредные привычки, или хотя бы сведите их к минимуму.
- Налаживайте полноценное и регулярное питание, которое будет содержать в себе только качественные продукты, обогащенные витаминами и минералами.
- Соблюдайте режим труда и отдыха, постарайтесь не переутомляться.
- Один раз в полгода посещайте гинеколога просто для профилактического осмотра, даже если Вы хорошо себя чувствуете и не имеете жалоб.
- Обращайте пристальное внимание на состояние своего здоровья, не оставляйте без внимания никакие симптомы.
- Постарайтесь уходить от стрессовых ситуаций: решайте их мирно, не конфликтуйте по любому поводу, так как гормоны при менопаузе напрямую зависят от эмоционального состояния женщины.
- На состояние женщины в период климакса очень хорошо влияет посильная физическая нагрузка. Выберете себе занятие по душе, попробуйте походить в бассейн, тренажерный зал, на фитнес, йогу или аэробику. Если такой возможности нет, то просто делайте по утрам зарядку, постарайтесь по возможности отказаться от лифта и общественного транспорта, пару остановок проходите пешком. Побольше гуляйте на свежем воздухе, для этого можно завести собаку, и несколько раз в день ее выгуливать.
- Для того, чтобы не хандрить, постарайтесь найти себе новое хобби по душе. Начните рисовать, вышивать, займитесь рукоделием, запишитесь на поэтические курсы, в кружок театрального мастерства. Главное – чтобы Вам было интересно, чтобы у Вас была возможность получать новые впечатления и общаться с интересными людьми. Тогда не нужно будет сидеть дома и грустить. Помните, что Вашу жизнь кроме Вас самой никто не сделает яркой и бьющей ключом.
Таким образом, половые гормоны при климаксе и их содержание в крови – это невероятно серьезный вопрос, от которого зависит дальнейшая жизнь и здоровье женщины, вступившей в климактерический возраст. Поэтому по данному вопросу необходимо проконсультироваться с врачом, который подскажет что делать, и как лечиться, если эти самые нарушения мешают вам жить полноценной жизнью. Восполнить баланс гормонов можно разными способами, поэтому отчаиваться раньше времени не стоит.
Подробнее о дисбалансе и методах лечения каждого отдельного гормона при менопаузе, читайте в других статьях на нашем сайте.
Познавательное видео по этой теме:
Надпочечники гормоны и функции при климаксе
Противоречивость данных литературы о частоте возникновения климактерического синдрома у женщин связана преимущественно с неоднородностью обследуемых контингентов женского населения. В литературе можно встретить указания на то, что примерно только у 25% женщин в процессе возрастной перестройки полностью отсутствуют вегето-невротические проявления.
Более точное представление о частоте развития этого осложнения женского климактерия дают результаты массового поголовного обследования женщин переходного возраста. По наблюдениям Е. М. Вихляевой, различные по тяжести проявления климактерического синдрома обнаруживаются у 39% женщин старше 40 лет. Тяжелые же формы заболевания, заставляющие обращаться за специальной врачебной помощью, отмечены Lang у 10—15% женщин переходного возраста.
По мнению Dewhurst, необходимость обратиться за врачебной помощью возникает у каждой второй женщины с вазомоторными симптомами этого синдрома или у каждой третьей женщины, находящейся в климактерическом периоде.
Женщины отмечают наступление приливов чаще в весеннее (февраль — март) или осеннее (сентябрь — октябрь) время. Па основе наблюдений за 279 женщинами с климактерическим синдромом нам удалось отметить, что у 45% из их числа проявления его возникли в пределах 1 года постменопаузы, у 37% в первой фазе климактерия и лишь у 1/3 — вне упомянутых периодов (при ненарушенной еще менструальной функции или в более поздние сроки постменопаузы).
По проводимым Lauritzen данным, основные симптомы климактерического синдрома встречаются со следующей частотой: приливы — у 70% больных, потливость — у 54%, головокружения— у 46% больных.

Согласно данным литературы, у 66% женщин после первых 6—24 мес постменопаузы наблюдается острое повышение артериального давления, что связывают со снижением центрального «защитного» эффекта эндогенных эстрогенов на механизмы регуляции артериального давления. Не исключается также роль возможного нарушения обменных процессов между эстрогенами и катехоламинами [Lang, Lauritzen].
Что же касается функционального состояния коры надпочечников, то па начальных этапах процесса возрастной инволюции (до 60—70 лет) функциональная активность этого органа существенно не меняется, что во многом определяет устойчивость женского организма в переходном периоде. Уровень выделения с мочой 17-КС и 17-ОКС довольно стабилен, сохранена нормальная реакция коры надпочечников на АКТГ и адреналин.
Наряду с этим установлено, однако, что морфологические изменения в корковом слое коры надпочечников в виде расширения пучковой зоны за счет истончения клубочковой и сетчатой зон появляются уже в 45—55 лет. У женщин старше 40 лет снижается уровень выделения с мочой ДЭА (с 2,72 мг/сут в репродуктивной фазе до 0,80 мг/сут в 40— 60 лет).
По нашим данным, у здоровых женщин в период, непосредственно предшествующий наступлению менопаузы, несколько повышается уровень выделения с мочой 17-КС, а выделение с мочой 17-ОКС, наоборот, снижается до нижних пределов физиологических колебаний.
У больных с осложненным синдромом снижена экскреция 17-ОКС и нарушен метаболизм кортикостероидов в печени (критерий вероятности различий — р — в сравнении с контрольной группой
Явные и скрытые симптомы заболеваний надпочечников у женщин
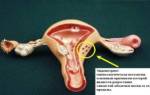
Надпочечники – парные железы внутренней секреции, располагающиеся над полюсами обеих почек. Форма правого надпочечника приближается к пирамидальной, левого – к полусферической, масса каждой железы – около 14 г.
Надпочечники состоят из коркового и мозгового слоев, сильно различающихся по природе и функциям продуцируемых гормонов. Кора составляет примерно 90% массы органа.
Гормоны надпочечников принимают участие в процессах регуляции пластического обмена, обеспечивают некоторые формы иммунной защиты организма. Исходное вещество для синтеза многих гормонов – холестерин.
Основные симптомы заболеваний надпочечников у женщин, как проверить, опасны ли признаки болезни, что делать для лечения? Разложим все по полочкам!
Гормоны

Кора надпочечников состоит из трех активных слоев, отличающихся по строению и функциям: клубочкового, пучкового и сетчатого.
В коре надпочечников синтезируется около 30 различных активных веществ.
Гормоны коры или кортикостероиды выделены в три группы:
- Глюкокортикоиды (гормоны пучковой зоны).
- Минералокортикоиды (гормоны клубочковой зоны).
- Половые гормоны (гормоны сетчатой зоны).
Глюкокортикоидные гормоны задействованы в жизненно важных процессах белкового, липидного и углеводного обменов, обладают противовоспалительным действием.
Некоторые глюкокортикоиды способны стимулировать удержание жидкости в тканях. К этой группе относятся кортизон, гидрокортизон, кортикостероиды.
Минералокортикостероидные гормоны альдостерон и дегидрокортикостерон регулируют водно-солевой обмен, поддерживают нормальное функционирование почек.
В период беременности у женщин в крови повышается уровень прогестерона, что необходимо для нормального вынашивания плода.
Это — временная физиологическая норма, через некоторое время после родов или искусственного прерывания беременности концентрация прогестерона понижается до исходной.
В мозговом веществе вырабатываются катехоламины, более известные, как гормоны стресса, норадреналин и адреналин. Катехоламины задействованы практически во всех регуляторных процессах с участием нервной системы.

Частые болезни
Заболевания надпочечников чаще встречаются у женщин. Предположительно, это связано с естественной цикличностью и коренными гормональными перестройками во время беременности и лактации.
Патологии в этих железах могут приводить к их секреторной гипофункции или гиперфункции.
Изменения по типу гиперфункции часто указывают на опухолевые процессы в разных зонах железы. Это могут быть:
- феохромоцитома, поражающая мозговой слой;
- глюкокортикостерома, локализованная в пучковой зоне;
- кортикоэстрома или андростерома, развивающиеся в сетчатой зоне;
- альдостерома, опухоль клубочковой зоны.
Гиперфункция также развивается при гиперплазии коры надпочечников, болезни Иценко-Кушинга, возникающей вследствие нарушения функций гипоталамо-гипофизарной системы.
Доброкачественные опухоли в большинстве случаев не являются гормонально активными и могут развиваться неопределенно долго, никак не влияя на самочувствие женщины.
Как распознать болезнь Иценко-Кушинга, расскажет программа «Жить здорово!»:

На какие заболевания указывает повышенный свободный тестостерон у женщин? Спросим у доктора!
О том, как лечить повышенный кортизол у женщин, читайте на текущей странице.
Если вы хотите узнать, на что влияет повышенный пролактин у женщин, прочтите нашу публикацию.
Гормонально-активные опухоли

Опухолевые процессы в тканях надпочечников приводят к нарушению гормонального баланса, у пациенток развиваются симптомы, характерные для избыточности той или иной группы гормонов.
Сопутствующие симптомокомплексы называют по избыточному гормону:
- гиперкортицизм;
- гиперэстрогения;
- гиперандрогения;
- гиперальдостеронизм.
При дисплазии коркового слоя или смешанной опухоли проявляются симптомы избыточности нескольких гормонов одновременно.
Феохромоцитома
Опухолевые процессы в мозговом слое надпочечников могут развиваться на фоне дисфункций щитовидной и паращитовидной желез.
Симптомы избытка катехоламинов:
- тахикардия;
- гипертензия с повышением давления до кризового;
- резкие перемены настроения, беспричинный страх;
- нервозность;
- снижение массы тела;
- пациентки также жалуются на сильную утомляемость.
О видах опухолей надпочечников в этом видео:
Глюкокортикостерома

При поражении пучковой зоны развивается глюкокортикостерома, вырабатывающая избыток глюкокортикоидов.
В организме происходят нарушения обменных процессов, на которые могут указывать:
- мышечная и общая слабость;
- стрии (растяжки) на туловище и животе;
- гипертензия;
- повышение массы тела без видимых причин;
- апатия;
- боли в суставах;
- жажда.
Среди проявлений гиперкортицизма — снижение полового влечения, чрезмерный румянец и множественный кариес.
Альдостерома
Опухоль поражает клубочковый слой и сопровождается характерными признаками нарушения водно-солевого обмена.
Кроме этого, возможны:
Альдостерома – опухоль надпочечников, программа «Жить здорово!»:
Андростерома и кортикоэстрома
Опухолевые образования в сетчатой зоне приводят к нарушению баланса половых гормонов. Андростерома интенсивно продуцирует андрогены — мужские половые гормоны.
При этом у женщин наблюдаются изменения внешности по мужскому типу:

- понижается тембр голоса;
- появляется избыточное оволосение тела и лица;
- меняются пропорции телосложения (у взрослых – незначительно).
У пациенток с этой патологией нарушается менструальный цикл, развивается бесплодие.
Кортикоэстрома производит избыток женских половых гормонов. Нарушения репродуктивной функции сопровождаются увеличением массы тела по женскому типу. У пациенток снижено либидо, наблюдается дисменорея, нередко бесплодие.
Надпочечниковая недостаточность
Патология протекает с признаками ослабленной функции коркового слоя желез.
Первичная недостаточность развивается как осложнение аутоиммунных или инфекционных заболеваний, разрушающих железистую ткань желез.
Вторичные нарушения связаны с недостаточностью гормонов гипофиза, регулирующих секреторную активность надпочечников.
Острая

Острая надпочечниковая недостаточность может быть первичной или вторичной.
Это состояние относится к жизнеугрожающим и является поводом для немедленной госпитализации пациента.
Заболевание развивается, как следствие кровоизлияния в ткани надпочечника или резкой отмены глюкокортикоидных препаратов, применяющихся при терапии системных заболеваний.
Возможны и резкие обострения хронической формы заболевания из-за сильного стресса.
Острая надпочечниковая недостаточность имеет три клинические формы:
- Сосудистую.
- Нервно-психическую.
- Желудочно-кишечную.
Симптомы желудочно-кишечной формы напоминают острые хирургические заболевания. Пациенты жалуются на отсутствие аппетита, боли в животе, сопровождающиеся тошнотой и рвотой. Возможны метеоризм и диарея.
Течение нервно-психической формы клинически напоминает менингиальное поражение. Пациенты страдают от сильной головной боли, жалуются на слабость, возможны судороги.
При сердечно-сосудистой форме артериальное давление понижено, пульс слабый, наблюдаются признаки, типичные для нарушений кровообращения:
- синюшность;
- бледность кожи;
- холодные конечности.
Больные теряют способность к самостоятельному мочеиспусканию.
Хроническая

При хроническом течении недостаточности надпочечников симптомы нарастают постепенно, в течение длительного периода.
У пациенток отмечаются снижение аппетита и нарушения пищеварения, приводящие к уменьшению массы тела.
Развивается устойчивая гипотензия, общая и мышечная слабость, ухудшается память и другие процессы мышления.
При недостаточности гормонов возможны:
- выпадение волос на теле;
- расстройства либидо;
- потливость;
- нервозность;
- учащение мочеиспускания.
Что такое Бронзовая болезнь и как ее распознать, подскажет программа «Жить здорово!»:
Клиническая картина вторичной недостаточности отличается меньшей степенью расстройств со стороны пищеварения, пигментация слизистых оболочек и кожи остается в пределах нормы.
Каждый симптом гормонального нарушения может указывать и на неэндокринные заболевания. Но сочетание двух-трех признаков и отсутствие эффекта от соответствующей терапии – достаточно серьезное основание для визита к эндокринологу.
При этом не стоит ждать ярко выраженной клинической картины.
Первые тревожные звонки – это изменение цвета кожи и массы тела при обычном рационе и режиме питания.
Первые симптомы некоторых форм дисфункции надпочечников у женщин могут проявиться еще в детстве и усугубляются в период полового созревания. Это могут быть:

- аритмии сердца;
- недоразвитие внутренних половых органов и молочных желез;
- гипертрофия наружных половых органов (ложный гермафродитизм)
- задержка полового созревания;
- обильная угревая сыпь;
- раннее оволосение лобка.
У девушек с дисфункциями надпочечников становление нормального менструального цикла затянуто во времени, может сопровождаться явными симптомами гормональной гипо- или гиперфункции.

Какие гормональные изменения при климаксе ожидают женщину? Об этом расскажет наша публикация.
Гормоны щитовидной железы — какова норма у женщин? Узнайте больше в текущей статье!
Диагностика
В силу большого разнообразия симптомов, развивающихся вследствие нарушения функций надпочечников, для установления диагноза потребуется комплексное обследование.
Дополнительно может понадобиться инструментальная диагностика. В зависимости от предполагаемого диагноза, состояния пациента и технических возможностей клиники проводятся:
- УЗИ;
- компьютерная томография и мультиспиральная компьютерная томография;
- магнитно-резонансная томография.
При подозрении на опухолевые процессы проводится лучевая семиотика. В комплекс обследований включается и рентгенография для определения вероятного остеопороза и оценки размеров гипофиза.
Медикаментозное лечение

Тактика лечения зависит от типа расстройства. При доброкачественных и злокачественных опухолевых процессах приходится прибегать к хирургическому вмешательству.
Пациенткам с выраженными симптомами гормональной недостаточности назначается пожизненная гормонозаместительная терапия.
Для коррекции сопутствующих нарушений со стороны других систем организма дополнительно назначают витамин D, препараты кальция, диуретики, препараты, нормализующие пищеварение.
Пациенткам с выявленными патологиями надпочечников назначают специальные диеты, рекомендуют избегать стрессов.
Источники:
http://vklimakse.ru/gormony.html
http://meduniver.com/Medical/Ginecologia/327.html
http://beautyladi.ru/zabolevaniya-nadpochechnikov-u-zhenshhin/