Месячные или кровотечение при менопаузе
Содержание
- 1 Месячные или кровотечение при менопаузе
- 1.1 Что делать, чтобы остановить кровотечение при климаксе, и как отличить от месячных в период менопаузы
- 1.2 Что происходит в организме у женщин при климаксе
- 1.3 Меняются ли менструальные циклы в этот период
- 1.4 Как отличить месячные от кровотечения
- 1.5 Какие выделения считаются нормой
- 1.6 Виды кровотечений
- 1.7 Причины появления
- 1.8 Методы диагностики
- 1.9 Как остановить кровотечение
- 1.10 Заключение
- 1.11 Полезное видео
- 1.12 Как отличить месячные от кровотечения и стоит ли обращаться к врачу?
- 1.13 Какие выделения крови считаются нормой?
- 1.14 Дисфункциональные маточные кровотечения
- 1.15 Причины
- 1.16 Всё о кровотечениях после менопаузы
Что делать, чтобы остановить кровотечение при климаксе, и как отличить от месячных в период менопаузы
 Климакс — сложный период в жизни каждой зрелой женщины, во время которого нередко требуется лечение при слишком ярко выраженных симптомах.
Климакс — сложный период в жизни каждой зрелой женщины, во время которого нередко требуется лечение при слишком ярко выраженных симптомах.
Это время, когда организм готовится к отключению репродуктивной функции, за счет чего снижается уровень эстрогена (полового гормона).
Наступает менопауза в среднем в 45-50 лет и сопровождается рядом изменений в организме — угасанием функции яичников, нерегулярными менструациями, приступами хандры, приливами, снижением либидо и появлением мигреней.
Но подобное состояние ни в коем случае нельзя называть заболеванием — это норма физиологии, этап, через который должна пройти каждая дама.
Что происходит в организме у женщин при климаксе
Перемены в женском организме во время климакса редко остаются незамеченными, хотя затрагивают каждую в разной степени. У кого-то признаков может не быть и в 50 лет, а кто-то чувствует все «прелести» в 40.
Главными изменениями в период наступления менопаузы являются:
- выраженныйгормональный сбой (появление потливости, сонливости, ломкости костей, головных болей и раздражительности, а также лишнего веса);
- прекращение менструаций (в пременопаузе они становятся нерегулярными, позже исчезают полностью);
- отсутствие созревания яйцеклетки;
- снижение деятельности секреторных желез (меняется интенсивность слизистых выделений из влагалища, появляется сухость);
- снижение уровня половых гормонов (эстрогена и прогестерона);
- отсутствие развития фолликулов в яичниках.
Читайте также о норме ФСГ и ЛГ при климаксе.

Меняются ли менструальные циклы в этот период
Характер менструаций значительно меняется во время климакса. Это связано со старением яичников и уменьшению запаса яйцеклеток, заложенному еще внутриутробно при формировании девочки.
Во время перменопаузы присутствует появление пустых циклов (без овуляции). Колеблется уровень эстрогенов, что часто вызывает задержки месячных. В это время в первую очередь изменяется продолжительность менструаций, при чем как в меньшую сторону, так и в большую.
Значительно начинает страдать периодичность — критические дни могут идти как несколько раз в месяц, так и не появляться на протяжении нескольких месяцев.
Характер выделений также изменяется. Они могут быть скудными или обильными, объем зависит от количества дней и колеблется.
И только когда яичники полностью прекращают вырабатывать эстроген, критические дни полностью исчезают. При этом проявляется атрофия структуры и формы матки и яичников.
Как отличить месячные от кровотечения
Чтобы определить, не началось ли кровотечение при климаксе, достаточно знать несколько простых критериев:
- объем менструальных выделений не должен превышать 90 г за цикл (потеря крови провоцирует железодефицитную анемию);
- при нормальных месячных прокладки хватает на 2-3 часа (при кровотечении она наполняется максимум за час);
- кровотечение (метроррагия) может начаться в любой день цикла;
- характер выделений (метроррагия характеризуется более жидкими кровяными выделениями, с минимумом слизи);
- оттенок крови (при критических днях кровь темная, при кровотечении — алая или ярко-красная);
- продолжительность месячных не более недели.

Какие выделения считаются нормой
Наличие прозрачных слизистых влагалищных выделений — показатель репродуктивного здоровья.
Поскольку климакс характеризуется угасанием функции продолжения рода, слизь в шейке матке также подвержена изменениям. Ее объем значительно уменьшается, вплоть до появления дискомфорта и сухости во время интимной близости.
Нормальный объем выделений в менопаузе до 2-х мл в день, они должны быть прозрачные (слегка кремовые из-за окисления кислородом), без резкого запаха, в меру тягучие. Нормальные выделения не вызывают жжения, покраснений и отека наружных половых органов.
Виды кровотечений
Маточное кровотечение при менопаузе — это спонтанное выделение крови из половых органов, связанное с наличием миомы, эндометриозом, с полипами эндометрия и даже злокачественными опухолями.
Диагностика кровотечений в период климакса значительно усложняется из-за дисбаланса гормонов. Менструацию легко спутать с кровяными выделениями.
Виды кровотечений:
- меноррагия (длительное кровяное выделение, которое может идти больше недели, цикличны, суточная кровопотеря составляет около 80 мл);
- метроррагия (не цикличное кровомазание);
- менометроррагия (отсутствует регулярность, обильные, длятся долго);
- полименорея (похожи на менструацию, но повторяются менее, чем через 21 день);
- дисфункциональные маточные кровотечения (возникают при нарушении процесса овуляции, либо ее отсутствия).
Причины появления
Наиболее распространенными причинами кровотечений в климактерический период являются:
- дисбаланс гормонов (реже созревают яйцеклетки, отсутствует регулярность цикла, разрастается эндометрий, усиливается интенсивность выделений, повышается риск злокачественных новообразований);
- полипы эндометрия (доброкачественные опухоли, дислоцируются в матке, приводят к обильности выделений);
- миома матки (доброкачественное образование, приводящее к частым меноррагиям из-за нарушения сократительной функции матки);
- внутриматочные контрацептивы (спирали увеличивают интенсивность выделений);
- оральные контрацептивы (провоцируют кровотечения в период перерыва между приемами);
- гиперплазия эндометрия (за счет разрастания внутренней оболочки матки вызывает обильные кровяные выделения, является предраковым состоянием).

Методы диагностики
Чтобы обнаружить заболевания яичников и матки и установить причину кровотечений, назначается ряд анализов и исследований:
- осмотр гинеколога с применением зеркала;
- трансвагинальное УЗИ органов малого таза;
- анализ крови на биохимию;
- анализ крови на ХГЧ (для исключения беременности);
- анализ крови на гормоны щитовидки;
- анализ уровня половых гормонов в крови;
- МРТ органов малого таза;
- анализ на определение свертываемости крови;
- гистероскопия (обследование полости матки);
- допплерография сосудов половых органов;
- анализ соскоба на гистологию.
Как остановить кровотечение
Если кровь выделяется интенсивно, не стоит ждать планового похода в женскую консультацию, а немедленно провести комплекс мер, направленных на уменьшение кровопотери.
Вот перечень того, что нужно делать:
- приложить холод на низ живота (пакет со льдом или грелка с холодной водой). Компресс держать 10 минут, предварительно завернув его в полотенце, совершить перерыв в 5 минут и снова наложить холод. Длительность процедуры — до 2-х часов;
- обеспечить отлив крови (положить валик из полотенца под таз);
- обеспечить обильное теплое питье (лучше всего сладкий чай, морс, глюкозу);
- выпить кровоостанавливающие препараты (при условии, что нет заболеваний сердечно-сосудистой системы);
- если обильность не уменьшается, вызвать скорую помощь и отправится в стационар.
После того, как была определена причина кровопотери, под наблюдением врача будет принято решение о последующем алгоритме терапии. Может быть, даже понадобится хирургическое вмешательство.
Лечение хирургическим путем
Хирургический метод — не самый популярный метод лечения кровотечений, но все же в некоторых случаях без него не обойтись. Например, при маточной кровопотере.
Он подразумевает собой раздельное диагностическое выскабливание полости матки для исследования эндометрия и соскоба с шейки на гистологию. Помогает исключить рак матки.
После проведения выскабливания, доктор обязательно проводит терапию. направленную на профилактику повторения кровотечений.
Использование медикаментов
Если же хирургический метод не требуется, применяются медикаменты для остановки кровотечения и устранения причины его возникновения.
Например, назначаются комбинированные оральные контрацептивы:
Для симптоматической терапии назначают кровоостанавливающие таблетки:
Также эффективен Окситоцин в уколах (сокращает матку).
Назначают в обязательном порядке:
- препараты с содержанием железа (Мальтофер, сульфид железа);
- витаминные комплексы (Витрум, Алфавит, Компливит);
- витамины В12, В6 и С;
- фолиевую кислоту.
Профилактика народными средствами
После диагностики и удачного лечения кровотечений, следует проводить профилактику их дальнейшего появления.
Сделать это можно с помощью хорошо известных народных средств:
- рябина и мята (смешать рябиновые ягоды и листья мяты в равных пропорциях (по 5 г), залить стаканом кипятка, настоять полчаса под крышкой, пить вместо чая 2-3 раза в день до выздоровления);
- тысячелистник и крапива (по 25 г листьев крапивы и цветов тысячелистника заварить в стакане кипятка, выдержать пару часов, по 2 ст.л. отвара разбавлять 200 мл кипятка и пить 2 раза в день натощак не менее 10-ти дней);
- апельсиновая кожура (варить кожуру с 4-х апельсинов в литре кипятка, до состояния, пока не останется треть жидкости. Добавить сахар, пить по 10 чайных ложек три раза в день. Принимать до окончания кровотечения);
- пастушья сумка (заварить стаканом кипятка столовую ложку сырья, выстоять час, процедить, пить на протяжении 3 дней по 1 ложке 3 раза в день натощак);
- арника горная (залить 250 мл водки 25 г цветов арники, настаивать в темном, прохладном месте в течение недели. Принимать по 25 капель, запивая водой до остановки кровотечения);
- кардамон (просушить семена на медленном огне, после чего растолочь в порошок в ступке. Смешать с рисовым отваром в пропорции 10:1 и пить натощак по утрам в течение недели);
- пион (семена пиона 50 г, необходимо залить 0,5 л водки, настаивать 2 недели, процедить через сито. Принимать по 15-20 капель 3 раза в день перед едой).
Все из представленных средств не только эффективные, но еще и не дорогостоящие, что является значительным плюсом.

Заключение
Стоит помнить, что климакс — естественное явление, сопровождающееся массой неприятных ощущений. Одни из них могут быть нормой — повышенное потоотделение, сухость и нервозность. Другие — обильность алых выделений и болевые ощущения, — безотлагательно требуют консультации специалиста.
Для облегчения симптомов при ожидании медицинской помощи достаточно воспользоваться приведенными выше советами по уменьшению кровяных выделений.
Не нужно откладывать свое здоровье в долгий ящик, ведь чем раньше выявлена проблема, тем скорее она будет решена.
Полезное видео
В видео рассказывается про первую помощь при маточном кровотечении:
Как отличить месячные от кровотечения и стоит ли обращаться к врачу?
Обычный менструальный цикл представляет из себя временной отрезок в 21-35 суток. Продолжительность месячных от 3 до 7 суток. Все проявления, которые не подходят под такие рамки можно трактовать как патологию.

У большинства женщин признаки месячных схожи. Как правило месячные в первые дни в виде незначительных выделений, которые понемногу увеличиваются. К завершению выделения понемногу уменьшаются.
Крововыделения поначалу характеризуются ярко-алым оттенком. Затем они изменяются на бурый или черный, что если верить гинекологам является нормой.
Помощь требуется и в той ситуации, когда сама женщина взволнована насчет: выделения менструальные или это кровотечение? Кроме того наличие болезненности тоже должно обеспокоить.
Какие выделения крови считаются нормой?
Цвет выделяемой крови также индивидуален для конкретной женщины. Дальнейшее выделение может случится при вставании или других резких действиях. В дополнение в массе выделений возникает слизь или кровяные сгустки. Параллельно, у выделений есть запах, схожий со свежей кровью или мясом.
Нормальные месячные
Симптомы того, что месячные без отклонений:
 Временной отрезок, по истечении которого наступают нормальные месячные, равен от 21 до 35 суток. Каждое отклонение в ту или иную сторону нуждается в дополнительном исследовании.
Временной отрезок, по истечении которого наступают нормальные месячные, равен от 21 до 35 суток. Каждое отклонение в ту или иную сторону нуждается в дополнительном исследовании.- Нормальные выделения имеют продолжительность от 3 до 7 суток. В каких- то ситуациях более продолжительные менструальные выделения (до 10 суток) также не относятся к симптомам патологии, однако определить это должен врач.
- От старта к середине критических дней объем выделенной крови повышается, затем постепенно понижается.
- Оттенок выделений от насыщенно-красного до бурого, иногда чёрного, относится к физиологическому явлению.
- Присутствие сгустков более бурого оттенка свидетельствует об отслоении фрагментов маточного эпителия в процессе его обновления. Отсутствие таких сгустков должно обеспокоить, как и излишнее их появление.
Не во всех случаях объем крововыделений за весь период критических дней равен усредненной норме в 100 мл. Если целиком и полностью заполненную гигиеническую прокладку требуется менять не реже чем раз в 2 часа, подобные выделения относят к обильным.
Обильные месячные
Существует аномалия, о котором следует знать каждой женщине– обильные менструации. Их главное отличие от нормы регулярность (наступают через один и тот же временной интервал), но общий объем кровопотери выше нормы.
Это может быть и нормальным, но все же, необходимо посетить специалиста. Суть в том, что обильные менструации, нередко это признаки патологии. Это как сигнал предупреждения о формировании патологического процесса.
К отклонениям, способствующим появлению обильных месячных, причислены:
- Патологическое нарастание эндометрия.
- Маточная фибромиома.
- Полипы на детородных органах.
- Маточные инфекционные поражения в состоянии хроники.
- Нередкие прерывания беременности.
- Отклонения в положении матки (антефлексия, ретрофлексия, загибы и перегородки).
- Системные патологии коагуляции крови.
В целях приведения в норму кровотечений в период месячных следует излечить основное заболевание, если существует такая возможность.
Дисфункциональные маточные кровотечения
В данной ситуации факторами маточного крововыделений является потеря баланса женских гормонов, психологисеские сложности, прерывания беременности, прием гормоностимуляторов, плохое питание.
Если рассматривать физиологическое формирование и старение организма женщины, вывод становится очевидным — дисфункциональные кровотечения появляются у девушек юного возраста и женщин, предклимактического периода. Это обусловлено расстройством функциональных возможностей яичников, которые изменяются в данный период.
Причины
Основными факторами для появления кровотечений становятся следующие:
- прерывание беременности, случившееся произвольным (аборт) либо непроизвольным путем (выкидыш);
- если рождение ребенка сопровождалось кесаревым сечением;
- нередкие диеты, приводящие к подрыву здоровья;
- трудности с общим гормональной картиной, острый дисбаланс;
- недостаток железа и витаминов;
- заболевания крови;
- изменение коагуляции крови;
- продолжительные депрессии, стрессы;
- инфекционные поражения;
- большие физические нагрузки и подъем и ношение тяжестей;
- воспаления детородной сферы;
- гинекологические отклонения;
- раковые опухоли.
Гинекологи разделяют маточные кровотечения на три категории:
 Кровотечение в норме. В любой из циклов женщины наступают месячные выделения, что следует принимать за физиологическую норму для женского организма.
Кровотечение в норме. В любой из циклов женщины наступают месячные выделения, что следует принимать за физиологическую норму для женского организма.- Условно-нормальные. Появляются выделения в доовуляторное или послеовуляторное время. Имплантационные кровопотери также относятся к условно-нормальной категории кровотечений.
- Патологические. Такие кровотечения могут появляться при каждом возрасте – при менопаузе, в детородном возрасте, пубертатном периоде. В свою очередь, их распределяют на подвиды:
- Функциональные — крововыделения появляются по причине сложностей с эндокринной сферой или расстройством работы гипофиза;
- Органические — когда у женщины обнаружены образования (полипы и прочие) или заболевания (например, эндометриоз), то часто появляется кровотечение;
- Системные — нередко обусловлены аутоиммунными заболеваниями или отклонениями хронического свойства.
Органические
Относятся к заболеваниям, при которых сбивается не только продуцирование гормонов, но и поверхность органов (опухоли, кисты, полипы, патологическое нарастание внутреннего маточного слоя, эндометриоз, онкология матки, и кроме того цирроз печени, расстройство кроветворения).
Прорывные
 Кровотечения прорывного вида – спровоцированы бывают употреблением гормономодулирующих или противозачаточных таблеток.
Кровотечения прорывного вида – спровоцированы бывают употреблением гормономодулирующих или противозачаточных таблеток.
В 90% эпизодов при возникновении прорывной кровопотере меняют дозировку препарата.
Кроме того, кровоточить может сама матка, на которой возникли нарушения целостности эпителия из-за маточной спирали.
В такой ситуации требуется изъятие контрацептива.
Возрастные
Самые нередко встречающиеся причины влагалищного кровотечения у представительниц слабого пола, имеют отличия относительно принадлежности к возрастной категории.
Ювенильные
 Такое нездоровое отклонение от норм месячных появляется по причине снижения присутствия женских гормонов: эстроген, прогестерон, андроген.
Такое нездоровое отклонение от норм месячных появляется по причине снижения присутствия женских гормонов: эстроген, прогестерон, андроген.
Крововыделения связаны с дисфункциональностью эндокринных желез, детородных органов.
Подобное кровотечение характерно больше для девочек пубертатного периода, у которых цикл лишь устанавливается и для женщин, принадлежащих к возрастной группе старше 45-лет.
Выделения разделяются на:
- Ановуляторные. Усугубляются потерей сил, головокружениями, нарушениями цикла.
- Овуляторные. Непосредственно связаны с циклом, но красные выделения мажутся или идут обильно без перерыва между менструациями. Лечат гормональными препаратами, возвращая вещества к нормам.
Фактором появления патологии перед месячными считают:
- Образования на детородных органах.
- Кровянистые выделения в период полового становления с 8 до 16 лет нередко происходит по причине непатологической дисфункциональности желез и органов.
- Часто возникают у женщин, как сезонная патология.
Главный симптом – отсутствие овуляции по причине гормонального расстройства или перебоев в эндокринной сфере.
Прочие факторы:
- потеря функциональности яичников, гипофиза или гипоталамуса;
- недосформированные гладкие маточные мышцы;
- аритмичность синтеза гормонов;
- инфекционные заболевания;
- стрессы и депрессии;
- сильная интеллектуальная либо психическая деятельность.
При беременности
В случае, когда после имплантации оплодотворенной яйцеклетки к стенке матки у женщины появляются какие-либо кровянистые выделения, то это угрожающее состояние для ее здоровья и жизни и для сохранения плода.
Если женщиной замечены кровотечения выраженного оттенка, требуется безотлагательно вызывать медицинскую скорую помощь.
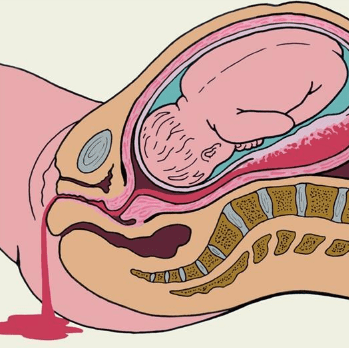 Такие кровянистые выделения сопряжены такими проявлениями:
Такие кровянистые выделения сопряжены такими проявлениями:
- появление значительных болей в районе низа живота, что ассоциируются со схватками;
- тошнотное чувство, завершающееся рвотой;
- увеличенная степень выделения пота;
- возникновение головокружения;
- побледнение кожных покровов.
После родов
Послеродовые кровотечения – это нормально. В норме у женщины на протяжении четырех недель идут мажущие кровяные выделения– лохии.
Всё о кровотечениях после менопаузы
Когда пора идти к гинекологу, как врач установит диагноз и чем будет лечить

Менопауза — это самая последняя менструация в жизни женщины. Эту точку на длинной дороге жизни врачи обычно определяют ретроспективно — 12 месяцев не было кровянистых выделений, значит, та самая менструация и была точкой менопаузы. Средний возраст достижения менопаузы в нашей стране — 52 года. У кого-то это происходит раньше, у кого-то позже.
Иногда вступление в этот сложный период сопровождается неприятными изменениями характера кровотечений. То скудно, то обильно; то часто, то редко. Не всегда легко понять, нормальны ли эти изменения. О том, как и почему это происходит, мы подробно рассказывали в статье «Нарушения цикла после 40 лет».
На пороге менопаузы стоит бить тревогу и обращаться к врачу за помощью, если:
- менструация превратилась в обильное кровотечение с крупными сгустками;
- менструация длится более 7–10 дней;
- менструации приходят с очень коротким интервалом — менее 21 дня;
- появились межменструальные кровянистые выделения.
Однако в постменопаузе любые кровянистые выделение — повод для срочного визита к специалисту. Даже незначительные кровомазания через год и более после последней менструации могут робко свидетельствовать о существующем неблагополучии.
Почему это происходит?
Вот список самых распространенных причин:
Полипы. Как правило, это доброкачественные образования, вырастающие в полости матки. Полип может довольно плотно прикрепляться к стенке матки или расти на самой поверхности эндометрия, держась буквально «на соплях». Иногда у полипа настолько длинная ножка, что позволяет ему «выглядывать» из шейки матки. В таких случаях гинеколог видит полип при обычном осмотре на кресле. Хотя, справедливости ради, гораздо чаще мы видим невооруженным глазом полипы, которые растут из шейки, а не из полости матки.
Атрофия эндометрия. В глубокой постменопаузе из-за крайне низкого уровня женских половых гормонов эндометрий может стать совсем тонким и хрупким. Это совсем не опасно, кровянистые выделения обычно скудные и не представляют угрозы.
Гиперплазия эндометрия. Эндометрий стал слишком толстым. Мы подробно рассказывали об этом заболевании, но в постменопаузе это всегда особенно тревожная история. Особенно если сначала началось кровотечение, а потом мы увидели при проведении УЗИ гиперплазию.
Синехии полости матки. Синехии — это сращения. Из-за выраженной атрофии эндометрия матка «слиплась». В постменопаузе — вариант нормы, но врачи часто очень беспокоятся и суетятся, опасаясь пропустить серьезную проблему. В случае синехий кровянистые выделения обычно невелики, а УЗ-картина может выглядеть страшно и напоминать сильнейшую гиперплазию.
Рак эндометрия. К сожалению, это самая частая причина кровотечений в постменопаузе. Хорошая новость в том, что рак эндометрия сообщает о себе очень рано, когда есть прекрасные возможности для радикального лечения. Если не сидеть в обнимку с боровой маткой и красной щеткой пару лет, прогноз вполне позитивный.
Рак шейки матки. Если мы поставили диагноз «рак шейки матки» только тогда, когда женщина обратилась с кровотечениями в постменопаузе, это очень-очень поздно. Зато если сдавать цитологические мазки с шейки матки (с 21 года) и делать тест на ВПЧ (с 25–30 лет) хотя бы каждые 3–5 лет, мы никогда не пропустим это заболевание. Рак шейки матки около 10 лет «сидит» на предстадиях, когда помочь очень легко. Запущенный рак, который уже проявляет себя кровотечениями из распадающейся шейки, практически неизлечим.
Ставим диагноз правильно

Каждая пациентка с кровотечением в постменопаузе прямым ходом отправляется к гинекологу. После беседы с уточнением деталей, изучением лекарственного анамнеза (привет самолечению БАДами и фитоэстрогенами) доктор проводит осмотр на кресле. Обычно это позволяет понять, откуда течет кровь: травма во влагалище, проблема с шейкой или все-таки кровь вытекает через шейку из полости матки.
Биопсия эндометрия — специальный инструмент, толщиной со стержень для шариковой ручки, вводится в полость матки для получения кусочков эндометрия. Простая и практически безболезненная процедура, не требующая ни госпитализации, ни обезболивания, ни серьезной подготовки.
Трансвагинальное УЗИ — самый простой и быстрый способ сориентироваться в ситуации.
Жидкостная соногистерография — введение небольшого количества жидкости в полость матки с последующим проведением УЗИ помогает разобраться в сомнительных ситуациях «полип или не полип?».
Гистероскопия — метод, позволяющий заглянуть в полость матки. Офисные гистероскопы — тонкие и гибкие — позволяют уточнить ситуацию амбулаторно и даже взять небольшие фрагменты тканей для биопсии под контролем зрения. Это высокоинформативный способ диагностики, особенно при сомнительных результатах ультразвукового исследования. Для удаления полипов или других, более серьезных лечебных вмешательств понадобится гистерорезектоскоп — аппарат покрупнее, который вводят в полость матки после расширения шейки под наркозом.
Выскабливание полости матки — способ остановить кровотечение и получить материал для гистологического исследования. Проводится в гинекологическом стационаре под наркозом. Альтернативой может служить мануальная вакуум-аспирация содержимого полости матки, которую выполняют амбулаторно. Выбор метода зависит от оснащенности клиники, тяжести состояния пациентки, сопутствующей патологии.
Как лечиться будем?

Выбор метода лечения зависит от того, какой поставлен диагноз. Полипы в постменопаузе удаляются с обязательным гистологическим исследованием. Атрофические процессы в эндометрии можно лечить лекарственными препаратами. Простая гиперплазия тоже требует медикаментозного лечения, но с учетом высоких рисков у постменопаузальных женщин — под контролем регулярных биопсий эндометрия.
Рак эндометрия обычно лечат хирургически — полностью удаляют матку (вместе с шейкой!), маточные трубы, яичники и близлежащие лимфатические узлы. Дальнейшая тактика зависит от того, насколько все запущено. Если заболевание распознали на ранней стадии, никакое лечение больше не требуется. В других случаях проводят лучевую терапию, гормонотерапию или химиотерапию.
Любые кровянистые выделения в постменопаузе — повод для обращения к врачу и проведения лечебно-диагностических процедур. Не надо ждать, что «само пройдет». Даже если кровотечение рано или поздно пройдет, нераспознанное заболевание за это время может зайти слишком далеко.
Источники:
http://zhenskoe-zdorovye.com/ginekologija/klimaks/lechenie/krovotechenie.html
http://woman-centre.com/ovulyaciya-i-menstruacii/mesyachnye-i-krovotechenia.html
http://apteka.ru/info/articles/zhenskoe-zdorove/krovotechenie-posle-menopauzy/