Фиброзные изменения молочных желез при менопаузе
Содержание
- 1 Фиброзные изменения молочных желез при менопаузе
- 1.1 О климаксе
- 1.2 Мастопатия при климаксе
- 1.3 Мастопатия и климакс
- 1.4 Разновидности
- 1.5 Симптомы мастопатии при климаксе
- 1.6 Причины мастопатии при климаксе
- 1.7 Диагностика
- 1.8 Лечение мастопатии при климаксе
- 1.9 Как меняются и почему болят молочные железы при климаксе
- 1.10 Какие изменения происходят в молочных железах при климаксе
- 1.11 Боли в молочных железах
- 1.12 Жжение в молочных железах
- 1.13 Набухание молочных желез
- 1.14 Выделения из молочных желез
- 1.15 Увеличение груди
- 1.16 Как облегчить состояние
О климаксе
и как сохранить здоровье и красоту женщине после 45
- Главная
- /
- Заболевания, связанные с менопаузой
- /
- Мастопатия при климаксе
Мастопатия при климаксе
Мастопатия – фиброзно-кистозное образование в молочной железе. Самый большой процент заболеваемости приходится на женщин в климактерическом периоде, однако, на сегодняшний день эту болезнь все чаще диагностируют и у молодых женщин, не достигших 35 лет.
Мастопатия при климаксе возникает так часто в силу того, что женская грудь – хрупкий гормонозависимый орган, реагирующий на возрастные изменения и малейшие гормональные перестройки.
Климакс – это серьезный удар по организму, от которого страдают все системы, поэтому, на восприимчивые молочные железы нужно обращать особое внимание.
Типы мастопатии
Мастопатию можно условно разделить на несколько типов.
Фиброзно-кистозная – возникает чаще всего. Она представляет собой скопление секрета молочной железы в конкретном месте. Например, если имеет место быть повреждение или уплотнение ткани (фиброз) после травмы или воспаления, то секрет будет скапливаться именно там, образуя небольшой пузырек – кисту.

Начальный этап фиброзно-кистозной мастопатии называется диффузным. Кисты на этом этапе очень мелкие, их даже не всегда получается пропальпировать. Эта форма заболевания хорошо поддается лечению и не требует хирургического вмешательства.
Однако, если запустить болезнь и игнорировать симптомы, то киста может разрастись до 3-4 см в диаметре.
Иногда подобное уплотнение заметно и невооруженным глазом. Женщина чувствует боль груди и прилегающих областях, возможно повышение местной температуры. Эта форма называется узловой и требует хирургического удаления.
Гиперплазия клеток молочной железы – это разрастание эпителиальных клеток в следствие приема гормональных препаратов или стимулирования деятельности железы гормонами. Клетки начинают делиться бесконтрольно и разрастаются в доброкачественное уплотнение.
Атипичная гиперплазия – возникает по тем же причинам, что и гиперплазия, но отличается от нее тем, что бесконтрольно делящиеся клетки имеют нарушенный жизненный цикл. Они не изменяются-делятся-умирают, а мутируют, делятся, скапливаются и распространяются. Скопление таких клеток и называется нетипичной гиперплазией.
Группы риска.
1. Женщины, имевшие проблемы с лактацией. Например, если таковая отсутствовала или период грудного вскармливания был очень коротким (прекратился самостоятельно или женщина решила перестать кормить по собственному желанию).
2. В семейном анамнезе были случаи мастопатии. Даже если у вашей матери не было этого заболевания, но оно возникало у бабушки, то вы все равно в группе риска.
3. Диабетики и женщины, страдающие ожирением.
4. В анамнезе имеются выкидыши, замирание плода или аборты (даже «безвредные» медикаментозные). Особенно, если эти инциденты случались несколько раз. Во всех этих случаях организм готовился к вынашиванию плода, но потерпел мощный гормональный сбой.
5. Если у вас рано начались менструации (до 11-12 лет), то это говорит о неправильной деятельности гормональной системы.
6. Забеременевшие после 30 лет.
7. В анамнезе имеются эндокринные расстройства. Вся наша гормональная система связана, и если имеются проблемы с деятельностью гипофиза или яичников, то пострадать могут и молочные железы.
Как распознать болезнь на ранних этапах?
1. Вы чувствуете болезненность.
Она может быть локализована в одном месте молочной железы, а может распространяться по ней в целом. Не играет роли — постоянная она или возникает периодически, сильная или едва ощутимая, острая или ноющая, болит грудь только при движении или в покое — вы должны как можно скорее проинформировать об этом врача.

2. Боль может локализоваться не в груди, а в подмышечной впадине.
Если вы чувствуете болезненность не в груди, а подмышкой, то не игнорируйте этот симптом — подмышечные лимфоузлы связаны с грудными.
3. При пальпации груди вы ощущаете уплотнение.
Оно может быть одно, а может и несколько, близко локализованные или удаленные друг от друга. Если вы можете пропальпировать их самостоятельно, то это очень серьезно — сразу же идите к врачу.
4. Изменение формы или симметричности соска.
Сюда же можно отнести и появление пигментации вокруг ареол. Если вы замечаете, что один из сосков (или оба) набух, втянулся, изменил форму или стал несимметричным, стал болезненным или слишком чувствительным, поменял интенсивность пигментации — то это может говорить не только о мастопатии, а о более серьезных проблемах.
5. Выделения из сосков.
Они могут быть прозрачными, мутными, желтоватыми (сигнализирует о воспалении) или кровянистыми. Исключением можно считать только беременность (но только если выделения не желтые или кровянистые).
Важно! Последние два симптома являются крайне серьезными и могут указывать не на доброкачественное образование, а на злокачественное.
Методы лечения.
Лечение должно начаться с обследования для определения типа мастопатии.
— УЗИ молочных желез (или маммография);
— анализ крови на содержание гормонов;
Если имеет место быть подозрение на онкологию, то назначается биопсия.
При диффузной форме мастопатии назначается прием гормональных препаратов (или их гомеопатических аналогов), фитопрепараты и массаж.
Если начать лечение вовремя и все делать в соответствии с рекомендациями врача, то не потребуется хирургического вмешательства и выздоровление наступит быстро.
При узловой форме и запущенном течении болезни без операции не обойтись. Уплотнение удаляется под местным наркозом, затем назначаются те же препараты, что и при диффузной мастопатии.
Рецидивы возможны, поэтому за грудью необходимо следить особенно тщательно, в первый год делая УЗИ каждые три месяца.
Профилактика мастопатии.
Несмотря на то, что мастопатия является крайне распространенным заболеванием и в группах риска находится огромное число женщин, его можно предупредить.
- Регулярно проводите УЗИ молочных желез, не реже, чем раз в полгода.
- Не забывайте про препараты кальция, так как это вещество снижает рост патогенных клеток (в том числе раковых).
- Не носите тесное белье и бюстгалтеры с жесткими косточками, спивающимися в тело.
- Старайтесь не травмировать молочные железы во время физической активности.
- Не перегревайте грудь (бани, сауны, горячие ванны).
- После рождения ребенка желательно сохранять лактацию хотя бы полгода.
Видео: От чего болит грудь. Фиброзно-кистозная мастопатия.
Мастопатия и климакс
Наступление климакса – естественный процесс в жизни каждой женщины. Изменения, происходящие в организме, далеко не всегда протекают без осложнений, особенно, если половая сфера имеет отклонения. Среди частых спутников климакса врачи диагностируют мастопатию. Мастопатия при климаксе не означает начало злокачественного процесса, но опухоль нужно лечить и контролировать прогрессирование патологии.
Разновидности
Мастопатия при климаксе может быть нескольких видов:
При диффузной форме ощущаются небольшие тяжи и узелки. Патология характеризуется болезненностью и нагрубанием желез, что ощутимо в период менструаций, независимо от того, прекратились они или нет.
Узловая мастопатия – частый спутник климакса
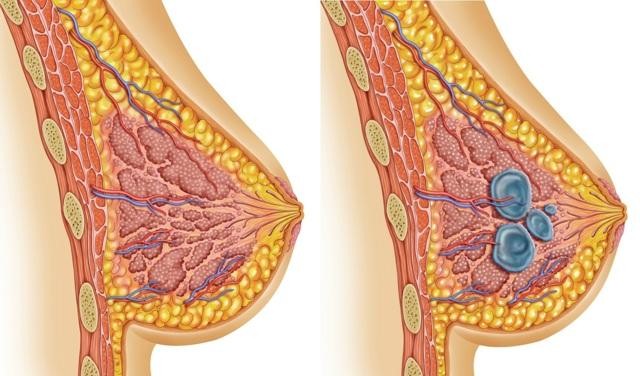
Узловая форма – это доброкачественные новообразования в груди одиночного характера. Узлы могут быть как с горошину, так и величиной с грецкий орех. Количество узлов также различно. Узлы можно без труда прощупать при прикосновении к груди. Болезненность сохраняется независимо от дня цикла.
При смешанной форме мастопатии у женщины наблюдаются и узлы, и диффузные изменения по всей молочной железе. При смешанной форме мастопатия молочной железы приносит ощутимые симптомы. Женщинам больно даже поднять руку, дискомфорт отдает в лопатку, в руку. Из груди появляются водянистые выделения с примесью крови.
Симптомы мастопатии при климаксе
Симптомы мастопатии молочной железы при климаксе не отличаются от признаков патологии у женщин детородного возраста. Чтобы диагностировать мастопатию вовремя, женщины должны знать ее признаки:
- боли в груди;
- возможны выделения из сосков;
- неровная поверхность молочной железы, ощутимая или визуальная бугристость;
- ассиметричное положение грудей;
- трещины сосков;
- появление припухлости, отечность;
- увеличение подмышечных лимфатических узлов.
Боли при мастопатии при климаксе совпадают со временем наступления менструаций, даже если они не начинаются и постепенно прекращаются. Тем не менее, молочные железы живут по собственным «гормональным часам», поэтому симптомы мастопатии у женщин при климаксе не всегда им понятны, и они пропускают ранний этап развития патологии, обращаясь уже при поздних изменениях.
Причины мастопатии при климаксе
Причины мастопатии при климаксе закладываются еще до его проявлений. Факторы и патологические процессы, провоцирующие мастопатию у женщин старше 50-ти лет, проявляют себя даже в подростковом и зрелом возрасте.
У многих женщин причины мастопатии возникают в детородном возрасте
Среди них отметим:
- наследственный фактор, наличие мастопатии у женщин в роду;
- возрастной фактор (по статистике, заболеваемость увеличивается в 5 раз у женщин от 30 до 70 лет по сравнению с частотой встречаемости у пациенток до 30 лет);
- раннее начало менструаций (до 12 лет);
- позднее прекращение месячных у женщин (поздним считается климакс у женщин старше 55 летнего возраста);
- патологии печени;
- аборт при первой беременности (даже с последующими беременностями, закончившимися родами);
- гинекологические патологии, такие как эндометриоз, полипы и кисты яичника, воспалительные процессы в матке;
- отсутствие лактации или кормление ребенка менее шести месяцев;
- поздние роды (у женщин старше 25 лет);
- формы бесплодия;
- ожирение, чрезмерное потребление углеводных продуктов и жиров.
Каждая из причин способна спровоцировать мастопатию у женщин. В ряде случаев на заболевание влияет комплекс причин. Для лечения патологии врачу важно диагностировать, что же спровоцировало патологию, чтобы назначить эффективное лечение.
Диагностика
Диагностировать патологию может только врач. При прощупывании молочных желез женщинам рано ставить себе угрожающий диагноз – выяснить все можно только после консультации маммолога. Фиброзная мастопатия при климаксе хотя и проявляет себя постоянным комплексом симптомов, но для постановки диагноза требуется дополнительное обследование.
Окончательный диагноз поможет поставить маммография:
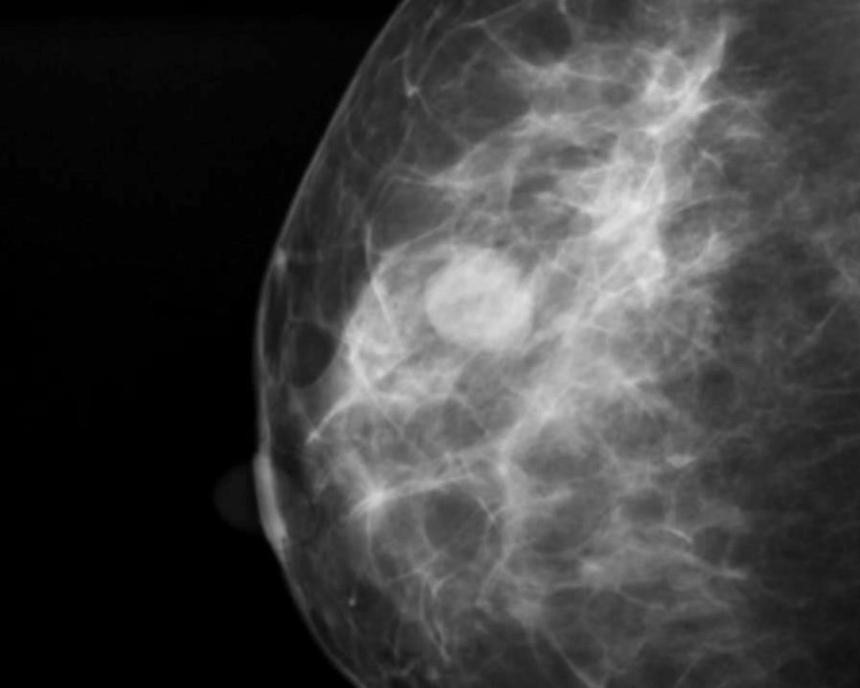
Диагностика включает в себя:
- первичный осмотр молочных желез пациентки;
- пальпацию в положении стоя и лежа;
- маммографию;
- ультразвуковое исследование;
- пункцию.
Современные методы позволяют диагностировать уплотнения даже маленьких размеров. Обнаружение патологии на ранней стадии дает обнадеживающие прогнозы при лечении. Поэтому при обращении в клинику женщины проходят рекомендуемые диагностические процедуры. Ультразвуковое исследование обнаружит узелки соединительной ткани даже размером в 1 мм. Проведение исследования безопасно и имеет высокую диагностическую ценность.
При обнаружении проблемных зон врач берет пункцию и отправляет биоматериал на гистологическое исследование. Назначается ряд дополнительных анализов. Гистология определит наличие онкомаркеров, атипичных клеток и поставить точный диагноз, определить дальнейшую тактику ведения пациентки.
Лечение мастопатии при климаксе
Лечение фиброзно-кистозной мастопатии при климаксе основано на системной гормональной терапии, а также динамическом наблюдении тех женщин, у которых заболевание не склонно к прогрессированию. Врачи учитывают комплекс факторов, спровоцировавших появление заболевания и в первую очередь – метаболические особенности и гормональный статус женщины.
Если терапия будет носить прицельный характер, то результат от нее наиболее высокий. Длительность лечения зависит от стадии и типа мастопатии, терапия длится несколько месяцев, но может занять и годы. Только так получают стабильный результат и устраняют фактор озлокачествления опухоли.
Лечение назначает только врач
Лечение состоит из двух этапов. На первом, назначаются препараты для восстановления нейрогуморальной регуляции, а на втором этапе важно поддерживать гормональный статус на физиологическом уровне. Препараты для лечения мастопатии при климаксе подбираются индивидуально. В последние годы положительные отзывы среди медиков получило фитотерапевтическое средство Мамоклам. Оно действует непосредственно на клетки-лактотрофы и способствует подавлению повышенной секреции пролактина. Благодаря этому:
- происходят обратные процессы в молочных железах и ткань не разрастается;
- устраняется болезненность в груди;
- исчезает дисбаланс между гормонами и восстанавливается нормальный гормональный фон.
Препарат способен и напрямую, и опосредованно влиять на состояние молочных желез, поскольку воздействует еще и на продуцирование гормонов яичниками. Женщины, принимающие Мамоклам, ощущают значительные улучшения состояния. Длительность курса – до полугода.
Еще один препарат для лечения пациенток с мастопатией – Климадинон. В составе препарата находится растительное средство, выступающее в роли антиэстрогена, подавляющего разрастание тканей молочных желез. Действие препарата заключается в том, что он продуцирует образование глобулинов в печени, которые связываются со стероидными гормонами. Таким образом прекращается влияние эндогенного эстрадиола на молочные железы и тормозится патологический процесс пролиферации клеток.
При лечении мастопатии молочной железы узловой и диффузной форм при климаксе врачи предпочитают сочетать лечение этими препаратами. Объемы и время терапии устанавливаются индивидуально, в зависимости от стадии болезни, склонности к прогрессированию. Негормональные препараты при мастопатии показали высокую эффективность в устранении симптомов заболевания и улучшении состояния здоровья пациенток.
Хирургическое вмешательство применяется только в случае запущенного заболевания. Врачи проводят операция на фоне нормализации гормонального фона как устранение последствий мастопатии, поэтому медикаментозный этап лечения обязателен.
При возникновении очагов мастопатии велик риск перерождения доброкачественной опухоли в онкологию. Радикальные методы применяются и при обнаружении онкомаркеров, поскольку на ранней стадии хирургия приносит наибольший процент положительных результатов. В дальнейшем, при поддерживающей терапии и наблюдении врача, рак не развивается.
Операция мастэктомии предполагает, как удаление части молочной железы, так и всего ее объема. Это зависит от формы заболевания, его распространенности и стадии. Резекция молочной железы – необходимый шаг для спасения жизни женщины, после операции рекомендована психологическая поддержка, реабилитационные мероприятия. Через некоторое времени возможна пластика.
Мастопатия в менопаузе должна находиться под контролем каждой женщины. Необходимо избегать факторов, провоцирующих мастопатию, и устранить причины. Важно обследовать себя самостоятельно, принимать поддерживающие витамины, вести регулярную половую жизнь, избегать абортов, а кормящим женщинам не допускать лактостаза. В этом случае мастопатия в период менопаузы не образуется, и здоровье женщины сохраняется
Как меняются и почему болят молочные железы при климаксе
Климакс сопровождается выраженным изменением гормонального фона. В результате наблюдаются специфические процессы во многих системах органов, особенно в половой. Грудные железы выраженно реагируют на изменение уровня гормонов.

Какие изменения происходят в молочных железах при климаксе
В ответ на изменение гормонального фона в период менопаузы молочные железы подвергаются выраженным изменениям. В них происходит:
- Снижение количества железистой ткани и ее замена на жировую.
- Формирование новых кровеносных сосудов и атрофия старых;
- Усиление процессов закупорки и изменения просвета кровеносных сосудов;
- Увеличение доли фиброзной (соединительной ткани), снижение продукции коллагена и эластина (белков, обеспечивающих упругость покровов) – соединительная ткань теряет эластичность, грудь теряет упругость, становиться дряблой, провисает;
- Образование соединительнотканных перегородок;
- Атрофия и уменьшение просвета протоковой системы органа;
- Повышение продукции пигментных клеток;
- Снижение метаболических процессов за счет действия половых гормонов и ускорение обмена веществ за счет разрастания жировой ткани;
- Увеличивается доля неправильно формирующихся клеток одной из тканей или формирование атипичных клеток;
- Изменения состояния кожных покровов из-за нарушений тока крови и лимфы;
- Снижение содержания коллагена, жидких соединений в коже;
- Изменение чувствительности груди, особенно сосков и ареолы.
В ответ могут наблюдаться такие изменения:
- появление болевого симптома;
- возникновение чувства жжения;
- набухание;
- появление нехарактерных выделений;
- увеличение размеров желез;
- появление парестезий – чувства ползания мурашек, покалывания, похолодания, подергивания и т.д.
Важно! Все вышеуказанные изменения происходят из-за изменения баланса прогестерона и эстрогена – ведущих женских половых гормонов. Его нарушение вызывает эффект «гормональных качелей».
Боли в молочных железах
Боли в молочных железах могут возникать в любое время суток, зависеть или нет от погодных изменений, общего состояния женщины, вызываться физическими нагрузками. Ощущения могут возникать как в обеих железах, так и в одной, иметь разную периодичность, существенно разниться по характеру. Болезненность может быть:
- ноющей;
- тянущей;
- режущей;
- распирающей;
- колющей;
- стреляющей;
- тупой;
- пульсирующей;
- острой, умеренной или еле выраженной.
Нередко на фоне климакса обостряются хронические патологии, снижается защитная функция организма, увеличивается риск развития болезней, их осложнений, из-за чего установить достоверную причину бывает затруднительно. При климаксе болевой симптом может возникать по таким причинам:
- обострение сердечно-сосудистых заболеваний;
- развитие остеохондроза;
- патологии нервной системы, нарушения психического характера;
- последствия перенесенных операций или травм грудных желез;
- применение ряда лекарственных препаратов. Особо самолечение, неправильный подбор дозировок;
- последствия вредных привычек (закупорка кровеносных сосудов, изменение состояния крови, нарушения влияния нервной системы);
- развитие мастопатии – провоцируется изменением тканевого состава груди, изменениями строения и функционирования протоковой системы органа);
- формирование новообразований (доброкачественных или злокачественных);
- давление груди на глубжележащие ткани или их растяжение под влиянием веса органа.
Важно! В 2-4% случаев болезненность может быть связана с беременностью. Хоть гормональный фон во время климакса существенно изменяется, не исключается возможность забеременеть в его начальном периоде.
Жжение в молочных железах
Жжение в молочных железах в менопаузе является частым проявлением гормонального дисбаланса. Состояние связано с нарушением восприятия раздражителей системой рецепторов, передачей импульса по нервным клеткам. Ощущения могут возникать по причине локального изменения температуры (т. з. приливы), вызванного изменением кровотока в ответ на выброс половых гормонов. По мере снижения их концентрации симптоматика ослабевает — состояние нормализируется.
Набухание молочных желез
Набухание грудных желез в климактерическом периоде связано с постепенным вытеснением из них железистой ткани, ее заменой на жировую и соединительную, которые больше по объему и плотнее. Процесс усугубляется при:
- чрезмерном приеме жидкости;
- употреблении кофеиносодержащих продуктов;
- ношении тесного бюстгальтера;
- повышенном употреблении соли (более 3 г в день).
Выделения из молочных желез
Выделения из соска – жидкость, выделяющаяся по системе протоков для грудного молока. Патологическими считают любые выделения из соска вне периода грудного вскармливания, нескольких дней до и после него.
Выделения могут быть из 1-го или 2-х сосков, возникать самопроизвольно или при надавливании на грудь. По цвету выделяют молочные, гнойные, гноеподобные (зеленоватые или желтоватые), геморрагические (красного, розового или коричневого цвета), серозные (прозрачные или незначительно окрашенные) выделения. Они могут быть жидкими, густыми, слизистыми, водянистыми и т. д. Их количество бывает минимальным (1-5 капель), средним, обильным. Чем больше у женщины было беременностей и родов, тем выше вероятность, что объем выделений будет большим.
В периоде менопаузы выделения из молочных желез могут быть спровоцированы:
- эктазией молочных протоков – воспаления протока грудной железы, в котором образуется липкое соединение;
- внутрипротоковой папилломой – небольшим доброкачественным новообразованием в молочном протоке. Патология сопровождается кровянистыми выделениями, возникающими самопроизвольно или при надавливании на сосок;
- редко галактореей. Состоянием, при котором происходит аномальное выделение молока из-за нарушения баланса между пролактином (гормон, ответственный за образование молока) и гормонов с противоположным действием. Состояние может быть вызвано приемом противозачаточных препаратов, патологиями щитовидной железы или специфической опухолью в головном мозге;
- травмой груди. Характерны геморрагические и/или серозные выделения;
- маститом или абсцессом. Для них характерны гнойные выделения из молочных протоков;
- фиброзно-кистозной мастопатией (нарушается баланс между формированием разных тканей). Выделения могут быть любого характера, но чаще серозные.
Увеличение груди
Увеличение молочных желез в период менопаузы происходит из-за разрастания жировой ткани, увеличения доли соединительнотканных клеток, снижения эластичности тканей (особенно кожных покровов). При этом может наблюдаться как доминирование определенного типа ткани над другими, так и пропорциональное их соотношение. Увеличение объемов ярко выражено в случае ожирения. Связано это с:
- снижением скорости обменных процессов в организме но сохранении в рационе значительного количества калорийных и жирных продуктов – поступившие калории не расходуются, что провоцирует разрастание жировой ткани (особенности ожирения по женскому типу);
- снижение двигательной активности из-за общего упадка сил (характерно для климактерического периода) – поступившие энергетические вещества не расходуются, накапливаются в виде жировых депо;
- из-за снижения выработки эстрогена происходит компенсаторное увеличение доли жировых клеток, способных вырабатывать гормон.
В периоде климакса значительно возрастает вероятность образования опухолей. По мере роста опухоли увеличивается объем грудной железы. Доброкачественные новообразования характеризуются медленным ростом (возможны исключения), злокачественные – быстрыми темпами роста, деформацией груди, изменением кожных покровов, соска, увеличением близлежащих лимфатических узлов, другими специфическими симптомами.
Важно! При наличии любых образований в груди, подозрительном увеличении ее размера, изменениях на коже, соске, рекомендовано в кратчайшие сроки обратится за медицинской помощью.
Как облегчить состояние
Для облегчения состояния рекомендовано изменить образ жизни, носить удобное белье, одежду, скорректировать рацион питания. Прибегать к методам народной медицины не рекомендовано, т. к. это может нанести вред здоровью. Из лекарственных средств прибегают к:
- специальным витаминным и минеральным комплексам;
- успокоительным препаратам;
- обезболивающим средствам;
- заместительной гормональной терапии.
Образ жизни
Значительная роль отводится корректированию собственного поведения, отношения к наступлению климакса. Менопауза является физиологичным состоянием, поэтому относиться к ней нужно, как к норме, а не как к патологии, заболеванию. Это новый период в жизни женщины – время зрелости.
Рекомендации для облегчения состояния:
- Больше бывать на свежем воздухе. Находится вне помещения не менее 1,5 ч в день – улучшает насыщение тканей кислородом, благоприятно влияет на процессы обмена веществ, состояние нервной системы.
- Больше движений. Советуют заниматься любимыми видами активного спорта, йогой, танцами и т. д. Но нужно избегать резких движений – в период климакса значительно возрастает вероятность получить травму. Регулярная физическая активность позволит ускорить обменные процессы в организме, эффективно расходовать поступившие питательные вещества, снизить долю жировой ткани, улучшить кровоснабжение органов.
- Отказ от употребления табака в любом виде.
Белье и одежда
Специалисты рекомендуют носить удобную, не стесняющую движений одежду из натуральных тканей. В противном случае молочные железы сдавливаются, в них нарушается ток крови и лимфы, процессы испарения, кожного дыхания, длительное ношение такой одежды увеличивает риск развития патологий груди.
Ношение бюстгальтера нормализирует ток крови и лимфы, обмен веществ, снижает травматизацию тканей, препятствует развитию застойных процессов, чрезмерному напряжению мускулатуры грудной клетки, провисанию груди. Бюстгальтер должен поддерживать железы, но не сдавливать их. В случае необходимости в нем можно спать.
Рацион
Снизить проявления патологических симптомов помогут такие рекомендации:
- необходимо снизить содержание жиров животного происхождения, заменив их на растительные. Но полностью отказываться от их употребления запрещено;
- снижение употребления соли до 2,5-3 г в сутки;
- уменьшить долю консервированных, жареных, копченых, слишком острых и пряных продуктов;
- увеличить потребление зелени, овощей, фруктов, круп, ягод;
- сахар заменить медом;
- снизить употребление кофеиносодержащих продуктов;
- минимизировать или отказаться от приема алкоголя в любом виде;
- принимать специальные витаминно-минеральные комплексы для климактерического периода.
Лекарственные препараты
Прием лекарственных препаратов зависит от выраженности проявлений климакса, индивидуальных особенностей течения, и возможен только с назначения врача. Используют:
- витаминно-минеральные комплексы – позволяют облегчить течение при легкой и средней выраженности симптоматики;
- успокоительные препараты – Ново-пасит, Нотта, Персен, Седавит, настойки валерианы, пустырника и т. д. В тяжелых случаях возможно применение антидепрессантов;
- обезболивающие средства. Чаще всего используют стандартные анальгетики (Ацетилсалициловая кислота, Анальгин и др.), нестероидные противовоспалительные (Ибупрофен, Еврофаст, Ибунорм и др.);
- гормональные препараты. Признаны наиболее эффективными в плане достижения стойкого эффекта. Подбор препарата индивидуален.
Изменения в молочных железах при менопаузе – естественный возрастной процесс. Корректировать течение климакса, облегчить состояние можно как медикаментозно, так и без приема лекарственных препаратов. Но при наличии опасений за здоровье рекомендовано в кратчайшие сроки обратится за медицинской помощью.
Источники:
http://womenklimax.ru/vsyo-o-klimakse/zabolevaniya-svyazannye-s-menopauzoj/mastopatiya-pri-klimakse.html
http://mamoclam.ru/mastopatiya-i-klimaks/
http://www.mammologia.ru/simptomy/kak-menyayutsya-i-pochemu-bolyat-molochnye-zhelezy-pri-klimakse/