Дисплазия шейки матки и климакс
Содержание
- 1 Дисплазия шейки матки и климакс
- 1.1 Дисплазия шейки матки
- 1.2 Что это такое?
- 1.3 Причины развития
- 1.4 Степени
- 1.5 Симптомы
- 1.6 Дисплазия шейки матки и беременность
- 1.7 Диагностика
- 1.8 Как лечить дисплазию шейки матки?
- 1.9 Медикаментозное лечение
- 1.10 Дисплазия шейки матки
- 1.11 Виды дисплазии шейки матки
- 1.12 Причины дисплазии шейки матки
- 1.13 Симптомы
- 1.14 Диагностика
- 1.15 Лечение
- 1.16 Дисплазия шейки матки и влагалища — патологии, которые молчат
- 1.17 Что такое дисплазия
- 1.18 Причины развития дисплазии влагалища
- 1.19 Причины дисплазии шейки матки
- 1.20 Стадии развития дисплазии
- 1.21 Симптомы дисплазии влагалища
- 1.22 Симптомы дисплазии шейки матки
- 1.23 Как вылечить дисплазию влагалища
- 1.24 Лечение дисплазии шейки матки
- 1.25 Что нужно знать о лечении дисплазии: 5 шагов к выздоровлению
- 1.26 Профилактика онкологических заболеваний влагалища и шейки матки
- 1.27 Где лечат дисплазию влагалища и шейки матки в СПБ
Дисплазия шейки матки
 Дисплазия шейки матки – это состояние слизистой оболочки шейки матки и влагалища, при котором наблюдается появление клеток нетипичного строения.
Дисплазия шейки матки – это состояние слизистой оболочки шейки матки и влагалища, при котором наблюдается появление клеток нетипичного строения.
Изменения влияют не только на структуру, но и на нормальное функционирование поверхностного слоя шейки матки. Следует помнить, что дисплазия шейки матки является предраковым состоянием. Конечно, это не говорит о том, что рак уже есть или появится буквально через пару дней или недель. Это означает, что в случае отсутствия полноценного лечения спустя несколько лет после выставления диагноза возможно развитие раковой опухоли.
Весьма часто дисплазию шейки матки ошибочно называют эрозией. Отличие тут в том, что в первом случае изменения затрагивают всю клеточную структуру, тогда как для эрозии характерно механическое повреждение слизистых оболочек шейки матки.
Что это такое?
Дисплазия шейки матки характеризуется наличием нетипичных клеток на шейке матки. Шейка находится во влагалище и является самой нижней частью матки. Хотя дисплазия шейки матки не вызывает зачастую никаких симптомов, это потенциально опасное заболевание, так как может прогрессировать в рак шейки матки, второй по значимости тип рака, от которого умирают женщины, особенно молодые девушки.
С тех пор как появился ПАП-мазок в 1941, уровень смертности от рака шейки матки значительно снизился, так как этот мазок позволяет выявить дисплазию шейки матки. В развивающихся странах, где ПАП-мазок не распространен так широко, как в индустриально-развитых, рак шейки матки является лидирующей причиной смертности среди женщин (Potischman N et al 1996). В мире от рака шейки матки умирает 11,6 % женщин
Основная цель женщин, у которых обнаружен HPV, не позволить развиться дисплазии шейки матки или раку. Существует очень много разновидностей HPV (типы 6, 11, 16, 18, 31, 35, 39, 59, 33, 45, 52, 58, 67), некоторые его формы могут спровоцировать риск развития рака намного выше, чем остальные, особенно HPV16, HPV18. HPV обычно очень тяжело выявить, так как он зачастую протекает бессимптомно. Только 1 % женщин с HPV имеют видимые изменения — генитальные бородавки, этот факт подтверждает важность регулярного обследования с помощью ПАП-мазка.
Цель лечения дисплазии шейки матки — максимальное уменьшение риска развития этого заболевания в стадию рака. Риск редуцирования может быть понижен с помощью соблюдения диеты и употреблением специальных добавок, профилактикой медицинских и химических вмешательств. К счастью, есть надежда на горизонте: изменение стиля жизни, применение ПАП-мазка и разработки вакцины против HPV позволят снизить риск развития рака шейки матки в экономически-развитых странах.
Причины развития
Самой главной причиной возникновения дисплазии служит заражение женщины вирусом папилломы человека (ВПЧ). Наиболее опасными являются онкогенные типы (16 и 18, а также 6, 11, 31, 35, 39, 59, 33, 45, 52, 58, 67 типы). И чем дольше ВПЧ персистирует в организме, тем выше вероятность развития атипии клеток шеечного эпителия – дисплазии. Известно, что более в чем 95% случаев выявленной дисплазии шейки выявляется ВПЧ. Но инфицирование ВПЧ не обязательно приведет к развитию заболевания, для этого необходимы некоторые предрасполагающие факторы:
- паритет (многочисленные роды);
- недостаток аскорбиновой кислоты, витамина А и каротина;
- прием оральных контрацептивов (употребление таблеток в течение 5 и более лет увеличивает риск развития патологии в 2 раза);
- активное либо пассивное курение («шансы» поднимаются в 2 раза);
- половые партнеры пациенток, страдающих раком головки пениса;
- ослабленный иммунитет (ВИЧ-инфекция, прием некоторых лекарственных препаратов, стрессы, недостаточное питание, неблагоприятные жилищные условия и прочие);
- ранняя половая жизнь;
- первая беременность и роды у девушек, моложе 18 лет;
- наследственность (предрасположенность к злокачественным процессам органов половой сферы);
- половые инфекции (вирус простого герпеса, цитомегаловирус, гарднереллы, грибы, микоплазмы и хламидии);
- беспорядочная половая жизнь;
- гормональные сбои и всплески (беременность, менопауза, прием гормональных лекарств);
- хроническая гинекологическая патология;
- травмы шейки матки в процессе родов, искусственных прерываний беременности и проведения гинекологических процедур.
Степени
Первоначально поразившие базальный слой патологические изменения начинают постепенно распространяться на прилежащие эпителиальные слои. В зависимости от расположения и распространенности патологических изменений, выделяют 3 степени (вида) дисплазии эпителия шейки матки:
- Дисплазия шейки матки 1 степени (легкая степень) – происходящие изменения выражены нечетко и находятся в пределах нижней трети эпителиального слоя;
- Дисплазия шейки матки 2 степени (умеренная степень) – количество видоизмененных клеток увеличивается, морфологические изменения затрагивают нижнюю и среднюю трети слизистой;
- Дисплазия шейки матки 3 степени (тяжелая степень) – имеет признаки злокачественного процесса без инвазии (проникновения в соседние ткани и области): тотальное поражение всей толщи без проникновения процесса за пределы границ базального слоя в мышцы и сосуды, размытость границ между слоями слизистой, выраженный атипизм клеток.
Тяжелая степень дисплазии эпителия шейки матки встречается нечасто. Популяризация медицинских знаний среди населения, наличие современных методов диагностики, использование новых методов терапии позволяют своевременно диагностировать и лечить дисплазии, предотвращая нежелательные последствия.
Степень дисплазии шейки матки определяет характер течения болезни, ее учитывают при выборе программы лечения больных, от нее зависит прогноз заболевания.
Симптомы
Патология продолжительный период времени может развиваться бессимптомно, а о структурных нарушениях плоского эпителия женщина узнает случайно, например, на плановом медосмотре.
Женщина с дисплазией шейки матки может предъявлять жалобы на такие симптомы:
- бели они же выделения (обильные с неприятным запахом);
- вагинит;
- боли на фоне аднексита;
- кровянистые выделения (часто контактные, то есть после полового акта, гинекологического осмотра);
- зуд;
- чувство жжения;
- боль, возникающая во время полового акта.
Боли при дисплазии шейки матки отсутствуют, однако некоторые пациентки все же жалуются на тянущие ощущения нижней части живота, например, как в случае ПМС. Внешний вид половых органов женщины не меняется, поэтому болезнь чаще диагностируют на позднем сроке течения воспалительного процесса.
Без лечения примерно у 40% пациенток в течение 3 лет дисплазия из более легкой стадии переходит в более тяжелую, а затем и в рак шейки.
Дисплазия шейки матки и беременность
Дисплазия встречается у 3,4-10% беременных и с такой же частотой, как и у женщин небеременных той же возрастной категории. Только у 0,1-1,8% из них диагностируется 3 степень. Заболевание не прогрессирует во время беременности, а после родов обратному развитию подвержены 25-60% «CINII» и 70%«CINIII». Однако другие исследования утверждают о прогрессировании дисплазии при беременности в 28% случаев. Особенности ее диагностики во время беременности, особенно первой, и в ближайшее время после родов, обусловлены высоким содержанием эстрогенов и происходящими в организме физиологическими изменениями половых органов:
- продуцирование железами непрозрачной густой слизи;
- увеличение притока крови к матке, в результате чего слизистая оболочка шейки приобретает цианотичную (синеватую) окраску;
- прогрессирующее под влиянием эстрогенов размягчение и увеличение объема шейки матки за счет утолщения стромы;
- эктопия цилиндрического эпителия как вариант нормы и др.
Эти изменения усложняют диагностику, но не оказывают влияния на достоверность лабораторных исследований. Проведение биопсии при беременности нежелательно. Как правило, достаточно осторожного забора материала специальной щеточкой для проведения цитологического исследования мазка.
Если возникает необходимость, то осуществляется не ножевая биопсия, а с помощью щипцов, предназначенных именно для этого, причем материал берется из максимально подозрительного участка слизистой оболочки из расчета на минимальное количество образцов. Конизация (конусовидная биопсия) проводится исключительно при подозрении на рак. Кольпоскопия у беременных проводится только по строгим показаниям или при наличии патологических изменений, обнаруженных в мазках, взятых еще до беременности.
Диагностика
Не лишним будет повторить, что самое главное правило, которого должна придерживаться женщина – это плановое посещение гинеколога каждые 6 месяцев и внеплановое при любых тревожных или беспокоящих ее симптомах. Это позволяет вовремя выявить патологические изменения и вовремя начать лечение.
В план диагностики при подозрении на дисплазию шейки матки входит:
- осмотра шейки матки при помощи влагалищных зеркал – с целью обнаружения видимых глазом, клинически выраженных форм дисплазии (изменение окраски слизистой, блеск вокруг наружного зева, пятна, разрастание эпителия и др.);
- кольпоскопии – осмотра шейки матки кольпоскопом – оптическим аппаратом, увеличивающим изображение более чем в 10 раз и одновременное проведение диагностических проб – обработки шейки матки раствором Люголя и уксусной кислоты;
- цитологического исследования ПАП-мазка – при дисплазии шейки матки исследование под микроскопом соскоба, полученного с разных участков, позволяет выявить атипичные клетки. Также с помощью ПАП-мазка обнаруживаются клетки-маркеры папилломавирусной инфекции, имеющие сморщенные ядра и ободок, являющиеся местом локализации вируса папилломы человека;
- гистологического исследования биоптата – фрагмента ткани, взятого в ходе биопсии шейки матки из зоны, подозрительной на дисплазию. Является наиболее информативным методом выявления дисплазии шейки матки;
- иммунологических ПЦР-методов – для выявления ВПЧ-инфекции, установления штаммов вируса и вирусной нагрузки (концентрации вируса папилломы в организме). Выявление наличия или отсутствия онкогенных типов ВПЧ позволяет определить выбор метода лечения и тактику ведения пациентки с дисплазией шейки матки.
Как лечить дисплазию шейки матки?
При дисплазии шейки матки лечение и методики лечения зависят от определённых факторов:
- возраст женщины;
- степень дисплазии;
- размер патологического участка;
- сопутствующие болезни;
- желание иметь детей в будущем.
Лечением дисплазии шейки матки 3 степени, наиболее тяжелой, должен заниматься гинеколог-онколог, применяя исключительно хирургические методики. 1 и 2 стадии дисплазии лечит участковый гинеколог. Женщина с подтверждённой дисплазией обязательно ставится на диспансерный учет. При молодом возрасте пациентки и І, ІІ степени дисплазии, малой площади поражения возможно применение выжидательной тактики. В это время врач наблюдает за состоянием женщины и состоянием дисплазии, которая может прогрессировать или регрессировать.
Есть определенные случаи, когда при дисплазии шейки матки лечение проводить не целесообразно:
- юный возраст женщины (меньше 20 лет);
- отсутствие папилломовирусной инфекции в организме;
- дисплазия без распространения на цервикальный канал;
- поражение дисплазией эпителия шейки по точечному типу.
На сегодня применяются такие методы терапии:
- Медикаментозные. Они включает в себя препараты для повышения иммунитета в виде иммуномодуляторов, а также средств интерферона. Применяют их при обширных поражениях и рецидивирующей форме дисплазии.
- Хирургические. К ним прибегают в случае двукратного положительного результата анализа на дисплазию. Перед любой оперативной методикой назначаются противовоспалительные препараты для санации очага.
Однако основным в лечении дисплазии является все же механическое или физическое удаление патологической ткани. Для этого используются физические методы:
- Прижигание током (электрокоагуляция).
- Криодеструкция.
- Прижигание дисплазии лазером.
- Хирургическое удаление очага дисплазии – конизация.
Для каждого из перечисленных выше методов есть свои показания и противопоказания. Каждый метод обладает своими достоинствами и недостатками.
Медикаментозное лечение
В первую очередь медикаментозная терапия необходима для нейтрализации ВПЧ, который очень часто приводит к развитию дисплазии. Выбор препаратов должен основываться на индивидуальных особенностях течения болезни, также следует отталкиваться от возраста пациентки и ее желания в дальнейшем иметь детей.
Задачи проводимой терапии следующие:
- Снять воспаление (противовоспалительные средства).
- Восстановить функционирование эпителиальной ткани (назначаются гормональные препараты).
- Повысить сопротивляемость организма (иммуномодуляторы).
- Восстановить микрофлору влагалища.
Итак, на этапе медикаментозной коррекции назначают иммуномодуляторы, витаминно-минеральные комплексы (витамины А, С, Е, фолиевую кислоту).
Препараты для лечения дисплазии шейки матки:
Дисплазия шейки матки
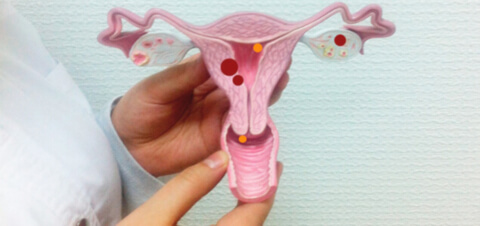
Дисплазия шейки матки — это патологические изменения в эпителиальном слое шейки матки, которые могут привести к образованию злокачественной опухоли. Аналоговые названия: шеечное внтуриэпитальное новообразование, цервикальная интраэпителиальная неоплазия — сокращенно ЦИН или CIN.
Дисплазия — это обратимая трансформация тканей шейки матки в аномальное состояние. Переход происходит постепенно и незаметно для женщины — в этом заключается главная опасность патологии.
Эпителиальный слой слизистой шейки матки представляет собой последовательность из базального, промежуточного и поверхностного слоев. В базальном происходит деление клеток, в промежуточном они дозревают, а поверхностный выполняет барьерную функцию. При дисплазии, среди нормальных клеток появляются атипичные: многоядерные, неправильной формы, размеров и аномально расположенных по отношению к базальной мембране. В результате развивается утолщение (гиперплазия) и разрастание клеток (пролиферация) в слоях эпителия. Из-за этого невозможно нормальное обновление, созревание, старение и отторжение клеток. До определенного момента дисплазия не опасна. Однако в запущенном состоянии она может привести к серьезным проблемам — развитию раковой опухоли. Поэтому своевременная диагностика и лечение дисплазии предотвращает развитие рака в шейке матки.
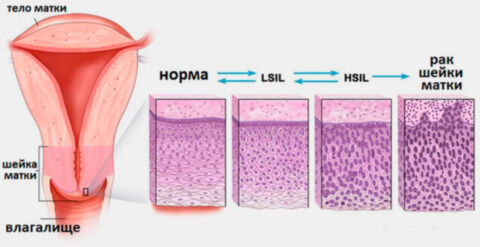
Виды дисплазии шейки матки
После проведения биопсии шейки матки специалист под микроскопом изучит гистологическое строение взятого материала. При наличии патологии будут обнаружены аномальные эпителиальные клетки со множеством мелких ядрышек или чрезмерно крупным бесформенным ядром с нечеткими границами. Далее необходимо определить степень глубины поражения и состояния клеток на соответствующих слоях.
Стадии (степени тяжести) дисплазии шейки матки означают глубину распространения измененных клеток в шейке матки. Счет для определения толщины поражения эпителиального слоя органа ведется от базальной мембраны:
- I стадия — аномалия распространяется на 1/3 толщины эпителиального слоя. Только 10% пациенток с развитием дисплазии на первой стадии имеют предрасположенность к переходу патологии в умеренную или выраженную дисплазию в ближайшие 2-4 года. В большинстве случаев (90%) неоплазия первой степени проходит самостоятельно;
- II стадия — распространение атипичных клеток на протяжении 2/3 толщины. Предраковое состояние. На данном этапе необходимо деятельное лечение, выжидательная тактика неуместна: высок риск перехода патологии в тяжелую дисплазию и рак шейки матки;
- III стадия — более 2/3. Врачи используют в данном случае определение carcinoma in situ, CIS (карцинома ин ситу) или «рак на месте», неинвазивный рак. Так называется злокачественная опухоль на первых стадиях развития, которая отличается скоплением гистологически измененных клеток без прорастания в подлежащую ткань.
Легкая стадия довольно редко переходит в умеренную или тяжелую стадию: этому способствуют неправильный образ жизни, слабый иммунитет и отсутствие периодических осмотров у гинеколога. Время перехода в рак в глубокие ткани шейки матки:
- при легкой форме и предрасположенности — примерно 5 лет;
- при умеренной форме — 3 года;
- в случае тяжелой формы дисплазии — 1 год.
Причины дисплазии шейки матки
Основная причина образования атипичных клеток в шейке матки — онкогенные штаммы вируса папилломы человека (ВПЧ16 и ВПЧ18). Анализ на обнаружение этого вируса является положительным в 95-98% случаях дисплазии шейки матки. Поэтому ВПЧ принято считать пусковым механизмом в образовании и развитии заболевания.
Папилломавирус — это инфекционное заболевание, передающееся половым путем, поражающее кожные покровы. Наиболее частое его проявление: папилломы и бородавки.
При диагностике даже легкой формы неоплазии врач обращает внимание на следующие факторы:
- длительность существования вируса в организме (более года — основание для начала лечения);
- общее состояние организма и здоровья пациентки;
- образ жизни женщины, наличие вредных привычек и особенности половой жизни.
Причины возникновения дисплазии:
- эндогенные (внутренние) — патология вызвана гормональными нарушениями и/или сниженным иммунитетом;
- экзогенные (внешние) — к ним относится ВПЧ, другие вирусы и инфекции.
- женщины, чьи близкие родственники болели раком;
- пациентки, которые длительно принимали оральные контрацептивы — это приводит к изменениям в гормональном фоне;
- пациентки с хроническими инфекционно-воспалительными процессами в органах половой системы;
- женщины, рано начавшие половую жизнь;
- женщины, перенесшие много родов или абортов (шейка матки подвергается многократному травмированию).
Состояние иммунодефицита может привести к развитию дисплазии шейки матки и ее трансформации в раковую опухоль. Поэтому врачу нужно знать о частоте воспалительных процессов в организме человека, наличии хронических заболеваний. Также нужно рассказать лечащему доктору о характере питания, стрессах, лечении препаратами, которые снижают иммунитет.
Долгое время считалось, что дисплазия — «болезнь молодых», что ей подвержены девушки в возрасте 20-30 лет. Однако современные данные показывают, что трансформация клеток в эпителии шейки матки может начаться в любом возрасте, включая период после 70 лет.
Симптомы
Дисплазию невозможно диагностировать по конкретным симптомам или признакам за исключением редких случаев (см. ниже). Выявить патологию возможно только по результатам обследования врачом и сдачи анализов.
Но стоит обратиться за дополнительным обследованием к специалисту если имеют место быть:
Выраженной, но не очевидной симптоматикой обладает только третья степень неоплазии:
Признаки дисплазии шейки матки
О том, что шейка матки женщины поражена дисплазией, может узнать только гинеколог. Для постановки диагноза специалист будет руководствоваться показаниями лабораторных анализов и внешними проявлениями — поражение эпителия характеризуется специфическим изменением цвета клеток. Пораженные участки отличаются светлыми, часто желтоватыми оттенками.
При легкой форме ЦИН эпителий выглядит гладким, однородным по цвету;
При умеренной дисплазии ткани отличаются явными изменениями в структуре клеток, которые определяются визуально и пальпированием. Именно поэтому врачи часто называют дисплазию эрозией, чтобы пациентке было понятно, что с ее органом происходит и как он выглядит на данный момент. Но все-таки данные патологии имеют существенное отличие: эрозия — разъедание тканей, дисплазия — патологическая трансформация ткани.
Тяжелая ЦИН характеризуется поражением слизистой оболочки влагалищного отдела шейки матки. Кроме того, у женщин старше 40 лет, патологические процессы могут проходить и в канале шейки матки.
Диагностика
В целях профилактики дисплазии шейки матки необходимо периодически бывать на приеме гинеколога, проходить скрининговый осмотр и сдавать анализы на ВПЧ. Раз в три года рекомендуется проходить цитологический анализ, особенно если женщина находится в группе риска. Также превентивной мерой для девушек является вакцинация от вируса ВПЧ: ее можно проводить в возрасте от 11 до 26 лет (но не младше 9 лет и старше 26).
Методы диагностики дисплазии шейки матки
Инструментальные и клинические:
- осмотр в зеркалах — визуальная диагностика цветового изменения, гладкости поверхности шейки матки, пятен или разрастания эпителия и т.п.
- кольпоскопия — обследование при помощи оптического прибора, увеличивающего изображение в десятки раз.
- ПАП-тест или мазок по Папаниколау — сбор цитологического материала для его последующего исследования под микроскопом. Выявление аномальных клеток требует следующего обследования — биопсии.
- биопсия шейки матки — при осмотре кольпоскопом отщипывается немного материала от пораженного участка шейки матки, который далее исследуется в лаборатории. Биопсия позволяет выяснить толщину слоя и тяжесть поражения тканей.
- анализ на ВПЧ — представляет собой соскоб с поверхности шейки матки.
- иммуногистохимия с онкомаркерами — анализ, проводимый в случае подозрения на онкологию.
К каким специалистам нужно обратиться
Естественно, первым специалистом в данной области выступает гинеколог — только он может диагностировать дисплазию, провести необходимые анализы и осмотр. Однако ЦИН редко вызывается одним лишь вирусом папилломы. Поэтому необходимо пройти обследование и в случае необходимости — лечение у следующих врачей:
- эндокринолог — гормональные изменения могут существенно повлиять на развитие аномальных процессов в половых органах;
- инфекционист — кроме ВПЧ в организме могут находиться другие микроорганизмы, которые снижает сопротивляемость организма;
- иммунолог — иммунитет может снижаться из-за огромного количества факторов и различных заболеваний.
Лечение

Степень и глубина поражения, а также длительность течения заболевания определяют тактику лечения дисплазии шейки матки.
Можно выделить общие особенности для всех стадий ЦИН:
- эффективного медикаментозного лечения на данный момент не существует;
- все известные методы лечения основываются на удалении или деструкции пораженных областей ткани.
Способ лечения выбирается врачом на основании:
- степени заражения шейки матки;
- возраста пациентки;
- желании женщины иметь детей.
Методы лечения в зависимости от степени заражения
Легкая степень — используется выжидательная тактика и применяются общеукрепляющие препараты. На данном этапе требуется не допустить инфекционно-воспалительных заболеваний, а также регулярно появляться на осмотре у гинеколога.
Средняя степень — зависит от глубины поражения и скорости распространения: в 70% неглубокое проникновение излечивается самостоятельно, однако при выявлении ВПЧ лечение начинается незамедлительно.
Обычно на данном этапе требуется медикаментозное лечение:
- спринцевание, противовирусные свечи и тампоны;
- противовирусные препараты;
- иммуностимулирующие средства.
При неэффективности консервативного лечения, а также при упорном течении заболевания проводится хирургическое вмешательство:
- прижигание шейки матки солковагином;
- лазерная вапоризация или конизация;
- удаление патологически измененных участков радиоволнами (при помощи аппарата Сургитрон);
- криодеструкция (прижигание жидким азотом).
Тяжелая степень — лечение проходит теми же методами, что и при диагностировании умеренной дисплазии. При этой степени заболевания лечение необходимо осуществить в срочном порядке. Из хирургических методов, как правило, применяется конизация шейки матки.
Методы хирургического лечения
Ножевая конизация
Это старый и уже почти ушедший в прошлое метод удаления пораженных дисплазией тканей с помощью скальпеля. Фактически не используется из-за высокой эффективности и безопасности других методов.
Прижигание электротоком
Этот метод также известен как петлевая электроэксцизия, диатермокоагуляция. Механизм заключается в удалении трансформированных тканей посредством электротока. Способ эффективный, но не рекомендуется молодым и нерожавшим женщинам: после процедуры на шейке матки остаются рубцы, что может привести к бесплодию или преждевременным родам.
Прижигание проводится амбулаторно — не требуется ложиться в больницу. Процедура безболезненная, поскольку перед началом операции врач введет обезболивающий укол.
Лазерное удаление
Лазерное излучение безопаснее использования электротока, поскольку не оставляет на шейке матки рубцовых деформаций. Различают лазерную вапоризацию и лазерную конизацию шейки матки.
Лазерная вапоризация означает выпаривание зараженных участков без удаления здоровых тканей. Процедура безболезненна и безопасна для молодых нерожавших женщин, планирующих иметь детей. Операция занимает около получаса и проводится в амбулаторных условиях.
Лазерная конизация — способ отсечения пораженных тканей лазерным лучом. Этот метод используется в том числе для того, чтобы провести гистологическое исследование клеток, пораженных дисплазией. Процедура проводится под общей анестезией, поскольку требует точности в наведении луча, иначе могут пострадать здоровые участки шейки матки.
Радиоволновой метод
Один из самых популярных и доступных способ избавления от дисплазии, рекомендован молодым и нерожавшим пациенткам, считается безопасным и эффективным методом. В данном случае используется аппарат «Сургитрон».
Криодеструкция
Разрушение очагов дисплазии путем их замораживания жидким азотом. Метод безопасный, поскольку не затрагивает здоровые участки органа. Процедура проводится в амбулаторных условиях и не требует введения обезболивающих. После криодеструкции у пациентки могут начаться водянистые прозрачные выделения желтоватого оттенка.
Для исключения рецидива после лечения пациенткам необходим регулярный осмотр у гинеколога и пройти профилактическое обследование (мазок на цитологию, анализы на ВПЧ, кольпоскопия).
Лечение дисплазии при беременности
Дисплазия шейки матки не сказывается отрицательно на зачатии, вынашивании или развитии плода. Поэтому хирургическое вмешательство рекомендовано отложить на послеродовой период.
Также нужно помнить о риске преждевременных родов у женщин, которые прошли лечение дисплазии посредством конизации шейки матки.
Профилактика заболевания
Чтобы снизить риск развития патологии, а также исключить рецидивы дисплазии, необходимо соблюдать простые правила:
- соблюдение режима питания и включение всех необходимых витаминов и микроэлементов в рацион;
- своевременное лечение воспалительных процессов женской половой сферы;
- отказ от вредных привычек;
- использование барьерных методов контрацепции при частой смене половых партнеров
- регулярный осмотр врача-гинеколога.
Дисплазия шейки матки и влагалища — патологии, которые молчат
При этом заболевании на слизистой нижней части матки и влагалища образуются участки измененных клеток плоского эпителия (покрывающего слоя). Обычно дисплазия поражает вагинальную область и шейку матки одновременно, что осложняет ситуацию. Дисплазию эпителия относят к предраковым патологиям.
Что такое дисплазия
В интернете эту болезнь часто описывают, как аномальный рост клеток. На самом деле, патология гораздо серьезнее, чем это примитивное описание. Дисплазию эпителия ВОЗ характеризует как комплекс нарушений, включающий:
Дисплазия шейки матки и влагалища
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/Displaziya-sheyki-matki.png?fit=450%2C300&ssl=1?v=1572898620″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/Displaziya-sheyki-matki.png?fit=824%2C550&ssl=1?v=1572898620″ class=»alignnone wp-image-7387 size-full» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/Displaziya-sheyki-matki.png?resize=896%2C598″ alt=»Дисплазия» width=»896″ height=»598″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/Displaziya-sheyki-matki.png?w=896&ssl=1 896w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/Displaziya-sheyki-matki.png?w=450&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/Displaziya-sheyki-matki.png?w=768&ssl=1 768w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/Displaziya-sheyki-matki.png?w=824&ssl=1 824w» sizes=»(max-width: 896px) 100vw, 896px» data-recalc-dims=»1″ />
- клеточную атипию — видоизменение или замена клеток на несвойственные данной ткани;
- сбой в дифференцировке клеток — генетический код, отвечающий за функции клеток, их размер, форму и обмен веществ;
- сбой в архитектонике ткани — строение, структура и т.д.
Дисплазия — это не только клеточная атипия, это отклонения во всем тканевом комплексе.
Из-за бессимптомности заболевания на первых стадиях, лечение дисплазии влагалища часто начинается поздно, когда патологический процесс охватывает большую часть площади слизистой шейки матки и влагалища. Диагностируется ранняя дисплазия влагалища обычно на плановом приеме у гинеколога или во время осмотра, связанного с другой патологией.
Причины развития дисплазии влагалища
Основные причины перерождения клеток — генетическая предрасположенность и инфицирование онкогенными вирусами папилломы человека (ВПЧ) , HSV-2, HPV и HIV.
Развитие дисплазии ускоряют:
- Гормональные проблемы, связанные с климаксом — недостаток эстрогенов (гипоэстрогения), прием противозачаточных без рецепта и др.;
- Заболевания, изменяющие флору влагалища и ослабляющие иммунитет: вагинит, кольпит ;
- Состояния, истощающие ткани, например, натирание влагалища гинекологическим кольцом, использование вибраторов, некачественных презервативов и тампонов.
В группе риска женщины с вредными привычками — курящие, употребляющие фастфуд и алкоголь и проживающие в районах с плохим экологическим профилем.
Причины дисплазии шейки матки
Самая частая причина диспластических изменений шейки – инфицирование папилломавирусом. Типы ВПЧ 16 и 18 обнаруживаются в 98 % случаев дисплазии.
- воспалительные процессы во влагалище;
- травматизация шейки при родах и абортах ;
- гормональная дисфункция;
- сниженный иммунитет;
- алкоголь и курение;
- слишком ранняя и беспорядочная сексуальная жизнь;
- пренебрежение гигиеной половых органов.
При дисплазии нарушается структура эпителия, а слизистая не выполняет защитные функции. При выраженных диспластических изменениях женщину направляют на консультацию к онкологу.
Стадии развития дисплазии
Диспластический процесс — продолжение гиперплазии — увеличения количества клеток, вызванного хроническим воспалением и перерождением. Часто к гиперплазии и дисплазии присоединяется атрофия (отмирание) тканей, так как эти процессы имеют общие генетические механизмы.
Если быть точными, термин «дисплазия» для характеристики переходных предраковых процессов в медицине не применяется. При патологии во влагалищном секторе шейки матки состояние обозначается CIN (cervical intraepithelial neoplasia) , предраковые изменения во влагалище обозначаются — VaIN, вульвы — VIN.
Различают три степени дисплазии:
- Легкая, слабо выраженная (Д I) – затронуто до 1/3 толщины эпителиального слоя;
- Умеренная, средняя(Д II) – измененные клетки прорастают на 2/3 эпителиальной ткани;
- Тяжелая, выраженная (Д III) — весь слой изменен. Эта степень дисплазии — начальная стадия рака шейки и влагалища.
Определяющий критерий степени дисплазии — выраженность клеточной атипии. Чем тяжелее степень, тем больше размер, гиперхромность и полиморфизм клеточных ядер. Дисплазия эпителия может регрессировать (обратный процесс), быть стабильной или прогрессировать. Как быстро пойдет процесс озлокачествления зависит от степени выраженности и длительности заболевания. Чем значительнее дисплазия, тем меньше вероятность регрессии.
Дисплазия тяжелой степени расценивается гинекологами как облигатный предрак, гарантирующий развитие рака. Поэтому больные облигатным предраком ставятся на учет к онкологу.
Симптомы дисплазии влагалища
В начале болезни пациентки ничего не чувствуют. Очаги дисплазии во влагалище обнаруживаются случайно при гинекологическом осмотре . Единственный симптом, указывающий на заражением вирусом ВПЧ (он вызывает патологию в 90% случаев), который больная может увидеть невооруженным глазом, — мелкие бородавки ( остроконечные кондиломы ) в области половых органов.
По мере развития патологии появляются:
- краснота и сухость слизистой влагалища;
- кровотечения после полового акта или спринцевания;
- выделения с неприятным запахом;
- зуд, жжение и отек вагинальной области.
При тяжелой дисплазии возникают боли в крестце, отеки ног. Во время ходьбы ощущается дискомфорт в области влагалища.
Гинеколог проводя осмотр с помощью кольпоскопа (оптического прибора) видит изменения слизистой оболочки влагалища в виде выступающих красноватых или светлых пятен с неровными очертаниями. Дисплазийные участки бывают большими и затрагивают шейку матки. Для уточнения диагноза, слизистую смазывают растворами уксуса или Люголя (расширенная кольпоскопия). При запущенной дисплазии видны мозаичность слизистой и сосочковые разрастания.
Окончательный диагноз ставится после проведения биопсии подозрительных участков, при которой гинеколог берет часть клеток на анализ.
Симптомы дисплазии шейки матки
При этом состоянии в эпителии шейки появляются клетки, отличные по строению от нормальных. Процесс затрагивает базальную мембрану и верхний слой тканей. Заболевание часто не дает симптомов, поэтому, чтобы вовремя распознать заболевание, необходимо регулярно делать кольпоскопию и сдавать анализы .
При выраженной диспластической патологии женщины жалуются на зуд, боль и жжение в вагине. Выделения становятся желтоватыми или кровянистыми. Возможны контактные кровотечения.
Для подтверждения диагноза проводится кольпоскопия со взятием мазка из шейки и цервикального канала на гистологическое и цитологическое обследование. При дисплазии на шейке виден измененный участок, а в шеечной слизи обнаруживаются диспластичные клетки.
Как вылечить дисплазию влагалища
Из-за термина «предраковое состояние» пациентки, столкнувшись с дисплазией влагалища или шейки матки, погружаются в депрессию. Но на деле все не так страшно!
Лечение зависит от степени дисплазии:
- Легкая степень дисплазии не требует лечения до момента ухудшения состояния. Если доктор замечает изменения, видоизмененные клетки разрушают лазером, химическими веществами или современным радиоволновым методом . Остроконечные кондиломы удаляют этим же методом, так как они могут переродиться в рак.
- При глубокой дисплазии или начавшемся раковом перерождении показана вагинэктомия — удаление дисплазийных участков. Если процесс зашел слишком далеко, то для сохранения органа, трансплантируют кожу с ягодиц или бедер.
Лечение дисплазии шейки матки
Лечение зависит от тяжести дисплазии. При поражении слизистой первой степени применяют выжидательную тактику, особенно у нерожавших. Каждые полгода проводится плановое обследование, и, если заболевание не прогрессирует, рекомендуется профилактическое посещение гинеколога.
В более тяжелых случаях применяется оперативное лечение. Наиболее эффективные методы:
- Иссечение пораженных тканей — электроэксцизия (конизация);
Радиоволновой — самый современный способ лечения дисплазии, рекомендуемый европейскими гинекологами. - Ампутация шейки применяется в редких, особо тяжелых случаях, когда нет возможности помочь другим способом — это делают онкологи.
Для борьбы с вирусом папилломы (ВПЧ) применяют противовирусные препараты и средства для стимуляции иммунитета. Параллельно проводят лечение сопутствующих патологий.
Что нужно знать о лечении дисплазии: 5 шагов к выздоровлению
- Шаг №1 – Идите к гинекологу без паники! Опасения, что дисплазия слизистой влагалища и шейки матки не лечится, неверно. Нельзя вылечить причину дисплазии — вирус папилломы человека, а вот ее очаги и связанные с ней неприятные симптомы при правильном лечении устраняются.
- Шаг №2 – Пройдите полноценную диагностику! Гинеколог возьмет ткани для проведения гистологического анализа, чтобы определить природу дисплазии и исключить рак. Забор пробы в проводится при кольпоскопии с прицельной биопсией, когда врач выбирает для анализа конкретные участки. Параллельно сдается комплекс анализов, определяющих типа вируса папилломы, если он выступает причиной атипичных изменений клеток влагалища. Если же дисплазия шейки матки или влагалища имеет воспалительно-инфекционную природу, определяют возбудителя и его чувствительности к антибиотикам.
- Шаг №3 – Комплексное лечение. Лучший результат лечения дисплазии влагалища дает удаление патологических очагов. Это делается хирургическим или аппаратным методом, но только комплексный подход к терапии дает устойчивый результат.
- Шаг №4 – Выбирайте малотравматичные методы лечения дисплазии. Сейчас классическое хирургическое иссечение тканей при помощи скальпеля используется крайне редко. Предпочтение специалисты отдают малотравматичным и безопасным методикам, таким как лазерная коррекция и радиоволновая методика. Процедуры проводятся под местной анестезией. Операция не оставляет рубцов, имеет четкую направленность действия, обладает антибактериальным эффектом. Запаивание кровеносных сосудов во время процедуры исключает кровотечение.
- Шаг №5 – Если требуется обширное вмешательство — соглашайтесь! Если поражение дисплазией имеет внушительные размеры, может потребоваться иссечение большого участка тканей влагалища. Восстановить женское здоровье и нормальную половую активность женщины в послеоперационном периоде поможет современная методика пластики влагалища.
Лечение дисплазии женских органов, вопреки распространенным заблуждениям, эффективно и безопасно, при этом женщина получает возможность предотвратить онкологию и сохранить нормальную сексуальную активность
Профилактика онкологических заболеваний влагалища и шейки матки
Профилактика болезни заключается в своевременном лечении ИППП (половых инфекций), воспалений и гормональных нарушений. Девочкам рекомендуется вакцинация против вируса папилломы вакциной Гардасил.
Где лечат дисплазию влагалища и шейки матки в СПБ
Лечение дисплазии требует серьезного подхода, так как болезнь считается опасным предраковым состоянием. Гинекологи медицинского центра Диана в Санкт-Петербурге обладают многолетним опытом лечения дисплазии эпителия, что позволило нам разработать эффективный и безопасный подход к лечению этой патологии.
Мы рады помочь каждой пациентке с диагнозом «дисплазия», и применяем только современные подходы к лечению и инновационное аппаратное оборудование — новейший радиоволновой нож «Фотек» .
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Источники:
http://p-87.ru/health/displaziya-shejki-matki/
http://www.polyclin.ru/displaziya-sheyki-matki/
http://medcentr-diana-spb.ru/ginekologiya/displaziya-sheyki-matki-i-vlagalishha-patologii-kotoryie-molchat/