Что такое вазомоторные симптомы менопаузы
Содержание
- 1 Что такое вазомоторные симптомы менопаузы
- 1.1 Негормональные методы лечения вазомоторных симптомов менопаузы
- 1.2 Вазомоторные симптомы в менопаузе: биомаркер сердечно-сосудистого риска и других хронических заболеваний
- 1.3 Вазомоторные симптомы менопаузы
- 1.4 Каковы вазомоторные симптомы менопаузы?
- 1.5 Причины
- 1.6 Факторы риска
- 1.7 Осложнения
- 1.8 Лечение
- 1.9 Прогноз
Негормональные методы лечения вазомоторных симптомов менопаузы
После наступления менопаузы (как естественной, так и искусственной) у женщины нередко появляются различные симптомы, в том числе приливы, потливость по ночам, изменения настроения и сна, сухость во влагалище и снижение либидо, которые могут быть достаточно выраженными и ухудшать качество жизни [1]. Вазомоторные симптомы (прежде всего приливы) отмечаются примерно у 75% женщин менопаузального возраста (от 68 до 90%), в связи c чем примерно четверть из них обращаются к врачу [2]. Наиболее эффективным методом лечения климактерического синдрома является гормонозаместительная терапия, однако она возможна не во всех случаях (противопоказания, нежелание женщины принимать гормоны, побочные эффекты), что заставляет разрабатывать негормональные методы лечения этого распространенного состояния.
Вазомоторные симптомы менопаузы: эпидемиология и механизмы развития
Основное проявление климактерического синдрома — приливы, которые характеризуются появлением ощущения жара в верхней части тела и часто сопровождаются потливостью и сердцебиениями. Приливы обычно продолжаются от 1 до 5 минут, хотя могут сохраняться до 15 минут. Они начинают возникать еще до менопаузы, достигают пика в течение 2-3 лет после ее наступления, а затем постенно уменьшаются и полностью проходят. По данным опроса более 16000 женщин в возрасте 40-55 лет (исследование SWAN), в период перименопаузы приливы отмечались у 57% пациенток, а после наступления менопаузы — у 50% [3]. По данным E.Kronenber и соавт. [2], у 60% женщин приливы сохранялись в течение менее 7 лет, однако у небольшой части пациенток (15%) они наблюдались в течение более 15 лет. Факторами риска появления приливов считают хирургическую менопаузу (резкое снижение уровней эстрогенов), увеличение индекса массы тела, курение [4].
Патогенез вазомоторных симптомов менопаузы окончательно не установлен. Непосредственной причиной приливов считают расширение периферических сосудов, которое приводит к усилению кровотока и увеличению температуры кожи. Развитие приливов ассоциируется со снижением уровней эстрогенов, а гормонозаместительная терапия вызывает прекращение или уменьшение вазомоторных симптомов. В основе развития приливов лежит дисфункция терморегуляторного центра, расположенного в гипоталамусе и поддерживающего температуру тела в нормальном диапазоне (терморегуляторная зона). У женщин с приливами наблюдается сужение границ терморегуляторной зоны [5]. При этом даже небольшое увеличение температуры тела, которая превышает верхнюю границу указанного диапазона, вызывает потливость и периферическую вазодилатацию, сопровождающуюся ощущением прилива. Важную роль в терморегуляции играют уровни норадреналина и серотонина [6], изменения которых отмечаются при снижении уровней эстрогенов. Увеличение содержания норадреналина в головном мозге и недостаток серотонина вызывают сужение границ терморегуляторной зоны. Во время приливов резкий подъем уровней метаболитов норадреналина коррелирует с повышением температуры тела и теплоотдачи [7]. Снижение уровней серотонина происходит параллельно со снижением уровней эстрогенов в менопаузе [8]. Опреденное значение могут иметь и другие нейромедиаторы, например, β-эндорфины.
Заместительная гормонотерапия
Заместительная гормонотерапия — это основной метод лечения средне-тяжелого и тяжелого климактерического синдрома. Частота ответа на заместительную гормонотерапию составляет 80-90%. По данным мета-анализа 24 исследований более чем у 3300 женщин, пероральное применение эстрогенов и комбинированных препаратов, содержавших эстрогены и гестагены, привело к значительному уменьшению приливов и их интенсивности (отношение шансов 0,13, 95% доверительный интервал 0,07-0,23) [9]. Кроме того, заместительная гормонотерапия дает еще ряд благоприятных эффектов, в частности предупреждает прогрессирование постменопаузального остеопороза и снижает риск остеопоротических переломов. По данным исследования WHI [10], заместительная гормонотерапия, начатая в возрасте до 60 лет и в течение 10 лет после начала менопаузы, оказывала кардиопротективное действие. В то же время длительная терапия эстрогеном и прогестином в исследовании WHI ассоциировалась с увеличением риска развития рака молочной железы и тромбоэмболических осложнений [11]. Заместительная гормонотерапия возможна не у всех женщин менопаузального возраста. Эстрогены противопоказаны женщинам с раком молочной железы, яичников и матки (а также с отягощенным семейным анамнезом) и венозными тромбоэмболическими осложнениями. Некоторые женщины отказываются от длительного приема гормональных препаратов, в частности из-за боязни развития рака молочной железы. Причиной прекращения лечения могут быть нежелательные эффекты эстрогенов, в том числе маточные кровотечения, болезненность в области молочных желез, головная боль, задержка жидкости. Риск их повышается с возрастом, поэтому целесообразность применения эстрогенов у пожилых женщин (старше 60 лет) вызывает сомнение. Переносимость эстрогенов можно улучшить путем снижения доз, однако эффективность лечения в этом случае также уменьшается [4].
Негормональные методы лечения
Если женщина не хочет или не может принимать эстрогены, то для лечения климактерических симптомов целесообразно применять негормональные средства. В легких случаях может оказаться достаточно эффективной модификация образа жизни. Например, эксперты Северо-Американского общества менопаузы (NAMS) рекомендуют следующие меры женщинам с легкими вазомоторными симптомами [12]: (1) охлаждение тела, например, с помощью вентиляторов; (2) физические нагрузки; (3) избегать горячей и острой пищи; (4) методы релаксации, такие как йога, массаж, медитация, медленное дыхание, ванны; (5) психотерапия.
У больных средне-тяжелым и тяжелым климактерическим синдромом изучается эффективность венлафаксина (ингибитора обратного захвата серотонина и норадреналина), пароксетина и других селективных ингибиторов обратного захвата серотонина, габапентина, клонидина [4]. В контролируемых исследованиях венлафаксин, пароксетин и клонидин уменьшали выраженность вазомоторных симптомов на 50-67%. Недостатком всех перечисленных препаратов является достаточная высокая частота нежелательных эффектов, которые могут быть серьезными. Предпринимались также попытки применения различных фитопрепаратов, например, соевых изофлавонов, однако их эффективность убедительно не доказана. Результаты плацебо-контролируемых исследований некоторых препаратов, таких как жень шень, витамин Е и гомеопатические средства, оказались отрицательными. Следует отметить, что в клинических исследованиях у женщин с климактерическими симптомами наблюдается достаточно высокая частота ответа на плацебо, поэтому положительные результаты открытых неконтролируемых исследований не могут служить надежным обоснованием применения негормональных препаратов.
Перспективным негормональным средством лечения приливов в период менопаузы представляется бета-аланин, который недавно был зарегистрирован в Российской Федерации под названием Клималанин. Препарат выпускается в таблетках по 400 мг, которые назначают 1-2 раза в день. При необходимости доза может быть увеличена до 3 таблеток.
Бета-аланин — это бета-аминокислота, которая синтезируется в организме человека и имеет важное значение для метаболизма тканей и функционирования нервной системы. Бета-аланин препятствует выделению тучными клетками гистамина и брадикинина, которые вызывают расширение сосудов кожи. При этом препарат не блокирует H1-гистаминовые рецепторы и не вызывает нежелательные эффекты антигистаминных средств, в частности сонливость. Эффект бета-аланина считают следствием прямого стабилизирующего действия на мембраны тучных клеток. Однако механизмы действия бета-аланина при климактерическом синдроме, вероятно, более сложные и не ограничиваются блокадой периферической вазодилатации. Препарат вызывает накопление карнозина и пантотеновой кислоты в клетках и при длительном применении может способствовать стабилизации энергетического метаболизма. Определенное значение, по-видимому, имеет и действие бета-аланина на глициновые и другие рецепторы ЦНС, которые могут опосредовать терморегуляцию.
Клинические исследования бета-аланина
Первое открытое неконтролируемое исследование бета-аланина было проведено более 40 лет назад. В него были включены 70 женщин, жаловавшихся на приливы [13]. Бета-аланин применяли по 400-800 мг. Длительность терапии составляла от 5 дней до 1-2 месяцев. Результаты лечения оказались хорошими или удовлетворительными у 35 (70%) из 48 пациенток с естественной менопаузой, у 7 (50%) из 14 пациенток, перенесших гистерэктомию по поводу фибромы, у 2 (66%) из 3 женщин, перенесших гистерэктомию по поводу кист или сальпингита, и у 7 (50%) из 14 женщин, получавших лечение по поводу злокачественных опухолей гинекологических органов или рака молочной железы. Неэффективность бета-аланина чаще всего была связана с длительным сохранением приливов, которые возникали часто, были интенсивными и не поддавали терапии гормональными средствами, которые назначали ранее. Лекарственных нежелательных явлений при лечении бета-аланином не наблюдали. Двенадцать женщин, ответивших на бета-аланин, были переведены на плацебо. Только у 4 (33%) из них наблюдался умеренный ответ на лечение. Таким образом, открытое исследование подтвердило эффективность и хорошую переносимость бета-аланина у женщин с приливами. Уменьшение приливов было отмечено в целом у 70% пациенток, в то время как частота ответа на плацебо составила всего 33%. Следует отметить достаточно высокую эффективность бета-аланина у оперированных женщин с раком молочной железы или матки, у которых гормональная терапия невозможна. По мнению авторов, перед назначением заместительной гормоноальной терапии целесообразно провести пробный курс лечения бета-аланином.
P.Delacroix и соавт. [14] провели двойное слепое, плацебо-контролируемое, рандомизированное исследование бета-аланина в дозе 1200 мг/сут у 100 женщин в возрасте около 50 лет с климактерическим синдромом на фоне естественной или искусственной менопаузы, наличие которой было подтверждено на основании уровней гонадотропинов в моче. Пациентки были рандомизированы на 2 группы и получали бета-аланин или плацебо в течение 60 дней. Менопауза была естественной 43 из 50 женщин основной группы и 36 из 50 женщин контрольной группы.
Перед началом лечения пациенток наблюдали в течение месяца, чтобы оценить выраженность и частоту приливов. Женщины регистрировали число приливов исходно и через 30 и 60 дней. Выраженность приливов оценивали по 3-балльной шкале (легкие — +, умеренные — ++, выраженные — +++). Кроме того, определяли переносимость приливов (хорошая или плохая) и степень дистресса, связанного с приливами (от 0 до 3). Выделяли хороший (уменьшение числа приливов и по крайней 2 из 3 других критериев тяжести климактерического синдрома), удовлетворительный (уменьшение по крайней мере 2 из 3 критериев тяжести климактерического синдрома), плохой (уменьшение только 1 критерия) эффект и отсутствие ответа (нарастание тяжести климактерического синдрома).
Исходно среднее число приливов у 79 женщин с естественной менопаузой достоверно не отличалось между двумя группами. Через 1 месяц оно достоверно снизилось при лечении бета-аланином по сравнению с плацебо. Через 2 месяца достигнутый эффект сохранялся. До лечения в группе плацебо приливы были легкими у 72% женщин и умеренными или выраженными у 28%, в группе бета-аланина — у 49% и 51% пациенток, соответственно. После лечения бета-аланином доля пациенток с легкими приливами увеличилась до 81%, а в группе плацебо снизилась до 8%, в то время как доля женщин с умеренными и выраженными приливами снизилась до 19% в основной группе и увеличилась до 92% в контрольной группе (рис. 1). Таким образом, интенсивность приливов значительно уменьшилась при лечении бета-аланином и увеличилась при применении плацебо. В основной группе доля женщин, которые хорошо переносили приливы, увеличилась с 47% до 77%, а в группе плацебо она снизились 67% до 6%. Кроме того, лечение бета-аланином привело к уменьшению дистресса, связанного с приливами. В группе плацебо доля пациенток, у которых приливы не вызывали какого-либо беспокойства, снизилась с 56% до 11%, а в группе бета-аланина она увеличилась с 19% до 74%. По мнению врачей, результаты применения бета-аланина были хорошими или очень хорошими у 84% пациентов, а плацебо — только у 3% (р=0,001; рис. 2).
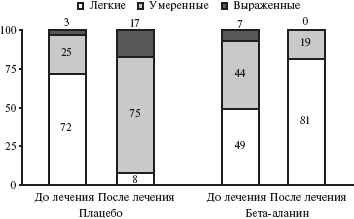
Рис. 1. Изменения выраженности приливов у женщин с естественной менопаузой при лечении бета-аланином и плацебо
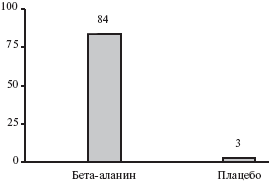
Рис. 2. Частота (%) хорошего и очень хорошего ответа на лечение бета-аланином или плацебо (по мнению врачей)
Искусственная менопауза была причиной климактерического синдрома у 21 пациентки, в том числе 14 в группе плацебо и 7 в группе бета-аланина. В этой группе лечение бета-аланином также привело к значительному уменьшению числа и интенсивности приливов и улучшению их переносимости. Каких-либо нежелательных реакций не наблюдали. Только одна пациентка группы плацебо прекратила лечение из-за его неэффективности.
J.Roueche и соавт. [15] провели двойное слепое, плацебо-контролируемое исследование бета-аланина у 52 женщин (средний возраст 50,9±4,6 лет; 38-63 лет) с жалобами на приливы, связанными с климактерическим синдромом. Критерием включения было наличие по крайней мере 10 приливов в течение 2 недель до начала лечения. Из исследования исключали пациенток, получавших эстрогены (или прекративших их прием менее месяца назад), негормональные средства или психотропные препараты в течение предыдущих 6 месяцев. Пациентки были рандомизированы на две группы по 26 человек и получали лечение бета-аланином в дозе 400 мг три раза в день или плацебо в течение 8 недель. Одна пациентка была исключена из исследования, так как она не выполнила его протокол. Первичным критерием эффективности было уменьшение частоты приливы.
Две группы были сопоставимы по возрасту и основным клиническим показателям. Доля женщин в менопаузе составила 54% в основной группе и 58% в контрольной группе, длительность менопаузы — 28,2±30,3 мес и 26,6±22,7 мес, соответственно. У подавляющего большинства пациенток менопауза была естественной (у 26 из 29). У 3/4 женщин приливы возникали ежедневно и часто были выраженными или резко выраженными (табл. 1). У большинства пациенток приливы сопровождались другими симптомами, в том числе нарушением сна, увеличением массы тела, головной болью и др. 69-81% женщин ранее не получали какую-либо терапию по поводу приливов.
ТАБЛИЦА 1.
Частота и выраженность приливов у обследованных пациенток
Вазомоторные симптомы в менопаузе: биомаркер сердечно-сосудистого риска и других хронических заболеваний
Статья размещена онлайн в органе Международного общества по менопаузе ─ журнале Climacteric [1]. Переведена с небольшими сокращениями.
В целом менопаузальные расстройства могут быть разделены на две основные группы: краткосрочные симптомы, наиболее распространенными из которых являются вазомоторные проявления (приливы и ночная потливость), и долгосрочные хронические заболевания, включая сердечно-сосудистые заболевания (CСЗ), остеопороз и когнитивные нарушения. Многие годы считалось, что краткосрочные проявления и долгосрочные хронические заболевания развиваются независимо друг от друга, без какой-либо причинной взаимосвязи между ними. Однако к настоящему времени накоплена совокупность убедительных доказательств, демонстрирующих что менопаузальные симптомы, в особенности вазомоторные проявления, можно считать предвестниками или биомаркерами будущих хронических заболеваний.
Вазомоторные симптомы: больше чем негативный «раздражитель»
В одном из наиболее крупных проспективных исследований Study of Women’s Health Across the Nation (SWAN) 60–80% женщин испытывали вазомоторные симптомы в течение переходного периода [Thurston RC, et al. Circulation 2008;118:1234–40]. Значительная часть этих женщин сообщила о появлении первых приливов довольно рано, перед началом изменений менструального цикла, при этом они могли продолжаться многие годы в постменопаузе [Thurston RC, et al. Obstet Gynecol Clin North Am 2011;38:489–501]. Действительно, результаты исследований последних лет опровергают распространенное мнение, что вазомоторные симптомы длятся относительно короткое время ( 71 год). Поэтому важно понять механизмы, способствующие когнитивному снижению у женщин. В вышеупомянутом исследовании SWAN более чем 40% женщин в пери- и постменопаузы сообщили, что они страдали забывчивостью /ослаблением памяти по сравнению с 31% женщин в пременопаузе [Gold EB, et al. Am J Epidemiol 2000;152:463–73], тогда как в Seattle Midlife Women’s Health Study, в котором участвовали женщины в возрасте от 35 до 55 лет, более чем 60% женщин среднего возраста сообщили о снижении памяти [Woods NF, Menopause 2000;7:257–65].
Для женщин в постменопаузе характерны низкие уровни эстрогенов, что связано с познавательными изменениями и с процессами воспаления [Au A, et al. Front Neuroendocrinol 2016;40:87–100]. По-видимому, эстрогены, через их влияние на гиппокамп и префронтальную кору, играют значительную роль в когнитивном функционировании [Maki PM, Dumas J. Semin Reprod Med 2009;27:250–9]. Женщины в пременопаузе демонстрируют более высокие успехи при проведении тестов на вербальную память во время фаз менструального цикла, когда наблюдается высокий уровень эстрогенов [Santoro N, et al. Endocrinol Metab Clin North Am 2015;44: 497–515]. Однако вероятно, что эти изменения имеют многофакторную природу и могут быть связаны и с другими менопаузальными проявлениями (депрессия, нарушение сна и приливы), которые могут играть независимую или синергетическую роль [Greendale GA, et al. Am J Epidemiol 2010;171:1214–24].
Имеется немного исследований, в которых авторы непосредственно оценивали взаимосвязь между приливами и когнитивным функционированием. Maki и соавт. в своем исследовании с участием женщин в пери- и постменопаузе (средний возраст 53 года) показали, что объективно зарегистрированные приливы, в отличие от субъективно ощущаемых (женщины обычно занижают сведения о число объективных регистрируемых приливов на 43%), снижали вербальную память у женщин с умеренными / тяжелыми приливами [Maki PM, et al. Menopause 2008;15:848–56]. Интересно, что изменения функции памяти, в большей степени были связаны с ночными, а не дневными приливами. Эти данные свидетельствуют о том, что связанные с приливами физиологические, а не психологические факторы, приводят к дисфункции памяти в переходный период [Maki PM, Dumas J. Semin Reprod Med 2009;27:250–9; Maki PM, et al. Menopause 2008;15:848–56].
В сходном исследовании, выполненном той же самой группой ученых среди менопаузальных женщинах (средний возраст 53 года), частота приливов была значительно связана с выполнением тестов на эпизодическую память [Drogos L, et al. Menopause 2013;20:1236–42]. Есть доказательства, что эстрогены и альфа-изоформа эстрогенного рецептора, проявляют свой защитный эффект, действуя как нейрональные противовоспалительные средства, поэтому в случае снижения уровня эстрогенов, как это наблюдается в менопаузе, нейро-воспалительные процессы персистируют. Эстрогены в клетках микроглии могут влиять на начало и развитие нейродегенеративных заболеваний [Villa A, et al. Endocr Rev 2016;37:372–402]. Хотя воспаление было выдвинуто как один из потенциальных медиаторов- посредников между низкими уровнями эстрогена и снижением когнитивной функции, Maki и соавт. предположили, что у женщин с тяжелыми приливами кортизол также мог бы быть связующим звеном между объективными приливами и когнитивным функционированием [Maki PM, et al. Menopause 2008;15:848–56]. Уровни кортизола увеличиваются после приливов, поэтому у менопаузальных женщин с высокими уровнями кортизола в моче, более вероятно, будут тяжелые приливы по сравнению с женщинами с более низкими уровнями этого гормона. У человека воздействие в течение нескольких дней кортизола в дозах и плазменных концентрациях, связанных с физическим и психологическим стрессом, обратимо снижают определенные элементы функционирования памяти по сравнению с лицами, которые не подвергаются такому воздействию.
Заключение
Климактерический синдром, главным образом, но не только, связан с резким снижением эстрогенов, принуждает большинство женщин обращаться за медицинской помощью, что дает возможность оказать им психологическую поддержку и разработать стратегии терапии. Важно, чтобы женщин не оставляли «страдать молча», а предоставили им актуальную информацию о краткосрочных и долгосрочных последствиях не леченных менопаузальных симптомов в целом и вазомоторных проявлений в частности. Эффективное лечение хронических заболеваний у женщин в постменопаузе начинается с их информирования о том, что вазомоторные симптомы во время менопаузы ─ предвестники будущих неблагоприятных событий и поэтому они должны получать адекватное лечение.
- Biglia N, Cagnacci A, Gambacciani M, et al. Vasomotor symptoms in menopause: a biomarker of cardiovascular disease risk and other chronic diseases? Climacteric 2017; 2017 Apr 28:1-7. doi: 10.1080/13697137.2017.1315089. [Epub ahead of print]
Вазомоторные симптомы менопаузы
Менопауза происходит после того, как женщина не имела свой период в течение 12 месяцев. После менопаузы, она уже не выпускает яйца для оплодотворения, и ее яичники не производят эстроген и прогестерон, как они когда-то делали.
Гормональные изменения, связанные с менопаузой вызывают несколько симптомов. Приливы, ночная потливость известны как вазомоторные симптомы.

Врачи точно не знают, что вызывает их, хотя они являются одними из наиболее распространенных проявлений менопаузы. По данным Гарвардского университета Публикации здравоохранения, женщина переживая менопаузу, может испытывать вазомоторные симптомы в течение 5-7 лет. Но некоторые женщины могут иметь симптомы, которые длятся до 11 лет или даже на протяжении всей жизни.
«Вазомоторные» относится к «вазомоторному центру» — часть мозга, которая управляет кровяным давлением.
- Гормональные изменения приводят к вазомоторным симптомам в период менопаузы.
- Причины, как полагают, связаны с гормональными изменениями после менопаузы.
- Управление симптомами может включать гормональные лекарства или антидепрессанты.
Каковы вазомоторные симптомы менопаузы?
Симптомы менопаузы могут существенно повлиять на качество жизни женщины, причем подавляющее большинство женщин испытывают вазомоторные симптомы какого-то рода, когда они проходят через менопаузу.
Дополнительные определения вазомоторных симптомов включают в себя:
- Приливы: внезапное ощущение тепла, которое влияет на грудь, шею и лицо.
- Ночная потливость: Женщина может проснуться и испытать экстремальные эпизоды потоотделения, когда ее одежда, а иногда постельное белье пропитаны потом.
Вазомоторные симптомы могут заставить женщину испытывать беспокойство и учащенное сердцебиение.
Причины
Врачи считают, что причины вазомоторных симптомов в период менопаузы неизвестны. Но отсутствие некоторых гормонов может оказать влияние. Они считают, что это делает гипоталамус, или часть мозга, которая отвечает за регулирование температуры, более чувствительны к изменениям температуры тела женщины.
Даже очень небольшое повышение температуры тела может вызвать жар. Исследователям неясно, почему некоторые женщины испытывают их, а другие нет, и почему горячие вспышки различаются по степени тяжести.
Со временем, жар начинает уменьшаться и в итоге могут полностью исчезнуть. Лишь немногие женщины испытывают периодические приливы для остальной части их жизни.
Факторы риска
Хотя не все женщины, проходящие через менопаузу подвергаются воздействию вазомоторных симптомов, у большей части они есть.
Некоторые женщины, как известно, более подвержены риску. Факторы риска включают в себя:
- Курение: Женщины, которые курят, имеют больше случаев приливов, чем женщины, которые этого не делают.
- Ожирение: Женщины, которые имеют избыточный вес имеют больше шансов испытывать жар.
- Этническое происхождение: темнокожие женщины сообщают о более высокой частоте приступов жара, чем женщины европейского происхождения. Азиатские женщины сообщают о меньших вазомоторных симптомов, чем европейские.
Согласно статье, опубликованной в журнале Менопауза, женщины, подвергнувшиеся гипертоническим заболеваниям во время беременности, таким как преэклампсия, более склонны испытывать вазомоторные симптомы в периоде менопаузы.
Осложнения
Хронические вазомоторные симптомы могут привести к таким осложнениям, как бессонница.
Некоторые женщины, которые испытывают хронические и продолжительные вазомоторные симптомы также сообщают о хронической бессоннице.
Женщины с вазомоторными симптомами более рискуют получить:
- болезнь сердца
- потеря костной массы
- ранний атеросклероз, затвердевание артерий, что может привести к заболеваниям сердца и повышенный риск сердечного приступа
Если женщина испытывает вазомоторные симптомы, она должна поговорить с врачом о том, как она может сохранить здоровье сердца и костей после менопаузы.
Лечение
Врачи могут назначать эстроген. Однако, прием эстрогена связан с другими рисками, в том числе более высокой вероятности развития рака молочной железы и рака матки.
Иногда риски перевешивают пользу, если женщина принимает эстроген в течение 10 лет ее последней менструации.
Женщины, которые принимают эстроген до 60 могут также демонстрируют лучшие результаты с меньшими рисками, чем женщины старше 60 лет.
Если женщина делает выбор принимать гормоны, она должна использовать самую низкую, наиболее эффективную дозу, принимаемую за кратчайшее время.
Некоторые женщины не хотят принимать эстроген или терпеть не могут его принимать. В этом случае врач может назначить другие лекарства, в том числе:
- антидепрессанты, такие как пароксетин, венлафаксин, или флуоксетин
- противосудорожные препараты, такие как габапентин
- клонидин, препарат, используемый для высокого кровяного давления
Однако эти лекарства не считаются столь же эффективным, как терапия эстрогенами.
Изменения в образе жизни
Отказ от алкоголя и других триггеров, которые вызывают жар, может помочь уменьшить симптомы менопаузы.
В дополнение к рецептурным лекарствам, есть много изменений образа жизни, которые женщина может выполнить, чтобы уменьшить симптомы менопаузы. К ним относятся:
- Избегание пищевых продуктов, которые могут вызвать жар, такие как острая пища, алкоголь, и те, которые являются горячими, включая супы, кофе или чай.
- Бросить курить, так как курение сигарет связано с анти-эстрогенной активностью, что может ухудшить симптомы у женщины.
- Ношение нескольких слоев одежды.
- Ношение бутылки воды с ледяной водой, которая помогает охладить тело.
- Установка портативного вентилятора рядом с кроватью, чтобы сохранять прохладу во время сна.
- Избежание упражнений непосредственно перед сном, которые может привести к повышению температуры тела,
- Дыхание в медленном, глубоком ритме, когда женщина чувствует жар. Эта практика известна как темп дыхания.
Согласно Massachusetts General Hospital, важно для женщин среднего возраста поддерживать здоровый вес в начале их менопаузального перехода, как средство профилактики вазомоторных симптомов.
Есть много рецептов лечения, которые, по слухам, могут уменьшить влияние вазомоторных симптомов. Примеры включают в себя прием добавок или продуктов с высоким содержанием биологически активных изофлавонов. Они содержат химические вещества, которые сходны по структуре с эстрогеном и по слухам, оказывают эстрогенно подобное воздействие на организм.
Примеры включают соевые бобы, нут, чечевицу, и красный клевер. Однако, по мнению фармацевтов, эффективность в снижении симптомов менопаузы этих продуктов не доказана.
Прогноз
Женщины, которые испытывают приливы перед их менструальными периодами, как правило могут испытать их в течение длительного времени, около 9-10 лет. Женщины, которые не не имеют вазомоторных симптомов, испытывают приступы в течение более короткого времени.
Независимо от того, когда женщина начинает иметь вазомоторные симптомы, знание, что они могут длиться в течение многих лет является причиной лечиться, чтобы наслаждаться лучшим качеством жизни.
Надо больше спать, не тревожиться и не беспокоиться о том, когда возникнет следующий приступ, это может помочь женщине жить более полной, более приятной жизнью после менопаузы.
Источники:
http://medi.ru/info/8752/
http://gynendo.ru/biblioteka/publikatsii/izmeneniya-organov-i-sistem/prilivy-2/vazomotornye-simptomy-v-menopauze-biomarker-serdechno-sosudistogo-riska-i-drugih-hronicheskih-zabolevanij/
http://medictionary.ru/vazomotornye-simptomy-menopauzy/