Чем отличается менопауза от постменопаузы
Содержание
- 1 Чем отличается менопауза от постменопаузы
- 1.1 О климаксе
- 1.2 «Менопауза» и «Климакс» -есть ли разница?
- 1.3 Правильная контрацепция
- 1.4 Все методы контрацепции
- 1.5 Чем климакс отличается от менопаузы
- 1.6 Менопауза
- 1.7 Климакс
- 1.8 Рекомендации
- 1.9 Что такое менопауза и постменопауза?
- 1.10 Этиология и патогенез менопаузы
- 1.11 Симптомы менопаузы
- 1.12 Диагностика менопаузы
- 1.13 Лечение менопаузы
О климаксе
и как сохранить здоровье и красоту женщине после 45
- Главная
- /
- Климакс, его проявления и симптомы
- /
- «Менопауза» и «Климакс» -есть ли разница?
«Менопауза» и «Климакс» -есть ли разница?
Автор статьи: врач акушер-гинеколог Алиса Эдельберг.
Ранее многие думали, что слова «климакс» и «менопауза» — это синонимы, и женщина, заметившая у себя нарушения цикла и прочие симптомы спада гормонов, говорила: «Наверное, менопауза началась».
Так ли это на самом деле и в чем отличие между двумя этими определениями?
Для начала, давайте разберем, что означает каждый термин.
 Менопауза – это и есть та самая последняя менструация. Если в течение года с момента последних месячных таковых больше не возникало, то можете смело считать, что менопауза миновала. За ней следует уже постменопауза, которая продлится до окончания жизни.
Менопауза – это и есть та самая последняя менструация. Если в течение года с момента последних месячных таковых больше не возникало, то можете смело считать, что менопауза миновала. За ней следует уже постменопауза, которая продлится до окончания жизни.
Климакс – это период, включающий в себя перименопаузу, собственно менопаузу и постменопаузу.
Условно климакс можно разделить на две большие части:
- в первой женщина очень активно испытывает неприятные симптомы спада половых гормонов,
- а во второй ее тревожат только их последствия и возрастные изменения.
Считается, что оптимальный возраст менопаузы – 51 год. Климактерические изменения должны начаться в 47-48 лет.
Это абсолютно естественный и нормальный период, предусмотренный самой природой. А это значит, что проходить он должен как можно менее болезненно.
Если состояние женщины заметно ухудшается, то это повод незамедлительно обратиться к специалисту.
Менопауза, как и климакс, может быть преждевременной, ранней и поздней.
Преждевременное прекращение менструаций может настигнуть женщину уже в 35 лет. Это значит, что в климактерический период она начнет входить примерно в 32-33 года, а после 36 уже никогда не сможет забеременеть.
К счастью, такие случаи бывают редко и возникают по следующим причинам:
- удаление обоих яичников в следствие тяжелых заболеваний в раннем возрасте;
- химио- или лучевая терапия;
- воздействие на организм радиации или токсинов (тяжелые и опасные условия труда, работа на химических предприятиях и т.д.)
Отсутствие менструаций в 40-45 лет считается ранней менопаузой. Начало климакса – перименопауза – приходится на 38-43 года. Это явление можно считать нормальным в том случае, если оно имеет наследственную подоплеку (т.е. ваша мама или бабушка тоже наблюдали проявления спада гормонов в этом возрасте).

Кроме того, причинами ранней менопаузы могут быть:
- болезни яичников (или их удаление);
- лучевая или химиотерапия;
- болезни щитовидной железы;
- сахарный диабет;
- частые стрессы и общее истощение организма.
С ранним климаксом сталкиваются примерно 30% женщин. Конечно, это нельзя считать нормальным явлением, но данные показатели непрерывно растут. Поэтому, при первых симптомах наступления этого периода рекомендуется записаться на прием к гинекологу и эндокринологу.
Запаздывание менопаузы – мечта многих женщин. Причины этому разные – кто-то просто хочет подольше сохранить молодость и хорошее самочувствие, а кто-то рассчитывает в очередной раз стать счастливой матерью. Так или иначе, гормональная перестройка организма некоторых женщин начинается аж после 55 лет.
Однако, радоваться запоздалой менопаузе можно только в том случае, если это наследственное явление.
Как правило, если женщине уже больше 50 лет, а менструации не прекращаются, то ей назначают анализы для исключения раковых опухолей. Дело в том, что некоторые опухоли продуцируют эстроген, что и является причиной отсутствия менопаузы.
Видео: Как питаться летом при менопаузе и климаксе: каких продуктов стоит есть меньше, а каких больше.
Правильная контрацепция
Все методы контрацепции
Чем климакс отличается от менопаузы

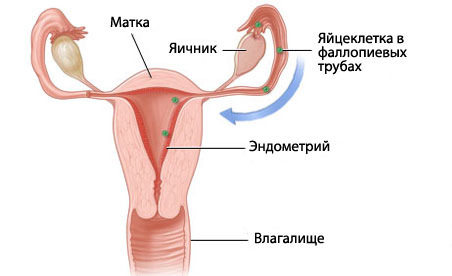
Организм каждой женщины и девочки устроен особенным образом — количество половых клеток у них в организме ограничено. С наступлением репродуктивного возраста яйцеклетки начинают ежемесячно созревать, устанавливая овуляторно-менструальный цикл. А когда ооциты заканчиваются, наступают менопауза. Период менопаузы является полностью физиологичным, однажды с ним столкнется каждая представительница прекрасного пола. Поэтому очень важно заранее разобраться, чем отличается климакс от менопаузы, чтобы вовремя обнаружить эти состояния и предупредить их последствия.
Менопауза
Понятие менопауза подразумевает состояние женщины, при котором у нее отсутствуют менструации в течение одного года. Менопауза подразделяется на 3 этапа:
- Пременопауза. Этот период проходит в репродуктивном возрасте женщины.
- Перименопауза. Характерна для женщин от 40 до 50 лет, когда репродуктивная функция начинает постепенно угасать. Месячные еще есть, но они могут быть нерегулярными, обильными или скудными.
- Постменопауза. Так называют время, которое начинается с последней менструации и длится до конца жизни женщины.
Самым неприятным и опасным для здоровья является период постменопаузы. Это связано с тем, что яичники перестают функционировать и выделять половые гормоны. Их недостаток приводит к ухудшению работы различных систем организма, поэтому женщина становится сильнее подвержена остеопорозу, сердечно-сосудистым патологиям, ожирению. Как бороться с этим неприятным состоянием, читайте на сайте uterus2.ru.
Климакс
Новая ступень в жизни женщины — это климакс. Это общее понятие, которое вмещает в себя все этапы менопаузы, и характеризуется специфическими климактерическими симптомами. Существует такое понятие, как климактерический синдром. Он возникает у многих женщин в период менопаузы, но его симптомы выражены в разной степени. Так, одни пациентки вообще не чувствуют начала климакса, а другие же очень сильно страдают, что вынуждает их обращать к врачу. Для климакса характерно появление следующих симптомов:
- нарушения менструального цикла различного характера;
- приливы жара с покраснением лица и повышенной потливостью;
- боли в суставах, мышцах и позвоночнике;
- головные боли;
- раздражительность, плохое настроение;
- сухость во влагалище, снижение либидо;
- скачки давления;
- набор лишнего веса, ожирение;
- тахикардия или частое сердцебиение;
- быстрое старение кожи, обвисание.
Большинство из этих признаков создают большие неудобства для женщины, нарушают качество ее жизни.
Рекомендации
Женщинам после 45 лет нужно с особым вниманием относиться к своему здоровью. В первую очередь необходимо своевременно обнаружить начало климакса и обратиться к гинекологу для обследования. Нужно исключить появление опухолей и других патологий половых органов. Если женщину беспокоят выраженные симптомы климакса, необходимо об этом сообщить врачу. Для устранения гормонального дисбаланса могут быть показаны оральные контрацептивы и другие гормональные и негормональные средства. Также женщинам в период климакса и менопаузы полезно будет соблюдать следующие рекомендации:
- Правильно питаться. Так как велик риск возникновения различных патологий, нужно исключить жирное, копченое, острое и алкоголь. Нужно есть рыбу, овощи и фрукты, молочные продукты. Это поможет восполнить баланс полезных веществ в организме.
- Нужно каждый день делать зарядку, чтобы обеспечить половые органы питательными веществами. Известно, что женщины, которые занимаются спортом, вступают в климакс позже. Так как физические нагрузки благотворно сказываются на работе яичников.
- Нельзя курить, особенно при приеме гормонов. Курение табака приводит к спазму сосудов и нарушает кровообращение, провоцирует более быстрое старение кожи, а также увеличивает риск онкологии.
- Необходимо обследоваться у гинеколога не реже одного раза в 6 месяцев. Профилактические осмотры помогут исключить развитие серьезных заболеваний при климаксе.
- Рекомендуется регулярно заниматься сексом. Половая жизнь с климаксом не заканчивается, как считают многие пациентки. Наоборот, в это время можно заниматься сексом. не опасаясь нежелательной беременности.
Лучший способ сохранить свое здоровье и молодость во время климаксе — вести активный и здоровый образ жизни. Если женщина с ответственностью отнесется к своему состоянию, то менопауза пройдет незаметно для нее.
Что такое менопауза и постменопауза?
Менопауза — окончательное прекращение менструаций вследствие потери яичниковой фолликулярной активности. Естественная менопауза определяется как 12-месячный период аменореи без других патологических причин. Средний возраст менопаузы составляет в развитых странах 51,4 года (50-51 год). Менопауза до 40 лет получила название преждевременной менопаузы, или преждевременной яичниковой недостаточности.
Перименопауза — период непосредственно перед менопаузой и в течение 1 года после менопаузы. Средний возраст начала перименопаузы равен 47,5 года и продолжается в течение 4 лет.
Климактерия — фаза в периоде старения женщины, означает переход от репродуктивного в нерепродуктивное состояние. Этот период времени включает уменьшение фертильности, предшествующее перименопаузе и сохраняющееся после менопаузы. В настоящее время почти все ооциты уже получили атрезии, хотя некоторые из них могут остаться, что было подтверждено данными гистологического исследования.
Менопауза является основной стадией течение климактерия. В течение этого периода происходят различные физиологические и гормональные изменения, включая уменьшение уровня эстрогенов, увеличение секреции ФСГ, сопровождается такими симптомами, как «приливы».
Этиология и патогенез менопаузы
Менопауза обычно происходит после периода нерегулярных менструальных циклов, что свидетельствует об уменьшении количества ооцитов, способных отвечать на действие ФСГ и ЛГ. Ановуляция становится более частой, и постепенно, вследствие потери функционирующих яичниковых фолликулов, наступает менопауза. Уменьшение уровня ингибина, который продуцируется гранулезного клетками, приводит к росту продукции ФСГ гипофизом, что, в свою очередь, ускоряет фолликулярную фазу менструального цикла.
Во время менструации имеет место высокий базальный уровень эстрадиола, нередко ассоциируется с фолликулярными кистами яичника. Если гранулезные клетки постепенно теряют способность производить эстрадиол, ФСГ возрастает вследствие уменьшения отрицательной обратной связи при снижении секреции эстрогенов яичниками. Уровень ЛГ также возрастает, но в меньшей степени.
После менопаузы уровень андрогенов уменьшается на 50%, но более выраженное снижение уровня эстрадиола сопровождается высоким андроген / эстрогенным соотношением, что приводит к развитию гирсутизма и алопеции у некоторых женщин. Основным эстрогеном женщины после менопаузы являются эстрон, который образуется путем ароматизации андростендиона в жировой ткани.
Преждевременная менопауза часто является следствием яичниковой недостаточности (истощения яичников) и обычно является идиопатической. Если она возникает до 35-летнего возраста, может быть показано генетическое исследование (кариотипирование) для исключения мозаицизма.
Хотя менопауза — это физиологический процесс, есть два важных долговременных последствия уменьшения уровня эстрогенов. С кардиологической точки зрения, потеря или уменьшение протективного действия эстрогенов на липидный профиль (рост уровня липопротеидов высокой плотности и уменьшение липопротеидов низкой плотности), а также на сосуды эндотелий (предупреждение атерогенеза, увеличение вазодилатации, угнетение адгезии тромбоцитов) приводят к росту риска кардиоваскулярных заболеваний.
Кроме того, после менопаузы увеличивается резорбция костной массы (эстрогены регулируют активность остеокластов). Прогрессирующая потеря костной массы приводит к остеопению, наконец, остеопорозу, особенно у женщин белой расы с низкой массой тела.
Симптомы менопаузы
Основным симптомом менопаузы является нерегулярность менструальных циклов. Сначала наблюдается сокращение циклов, происходит вследствие уменьшения как фолликулярной, так и лютеиновой фазы. В дальнейшем увеличивается частота ановуляции, что приводит к прыжкам, пропускания менструальных циклов, олигоменорее и, наконец, аменорее. Курение способствует более раннему возрасту менопаузы вследствие гипоэстрогенного эффекта.
Другим предоминантным симптомом менопаузы являются «приливы», которые имеют место почти у 70% женщин. «Горячие приливы» — это внезапное ощущение тепла, особенно в верхней части тела, лице, которое длится 1-5 мин. «Горячие приливы» возникают вследствие нарушения деятельности гипоталамических центров терморегуляции под действием флуктуаций уровня стероидных и пептидных гормонов. Рост уровня ЛГ ассоциируется с «горячими приливами», но не является их причиной, истинная причина остается неизвестной. «Горячие приливы» могут продолжаться еще 5-7 лет после менопаузы.
Уменьшение уровня эстрогенов и повышение ФСГ и ЛГ могут сопровождаться колебаниями настроения, бессонницей, депрессией, позже — развитием урогенитальной атрофии, атеросклероза, остеопороза. Симптомами урогенитальной атрофии могут быть диспареуния, зуд вульвы и недержание мочи.
Диагностика менопаузы
Диагноз менопаузы базируется на данных анамнеза и объективного исследования и подтверждается определением уровня эстрадиола, ФСГ и ЛГ в крови. Пациентки в возрасте 48-52 года могут жаловаться на увеличение интервалов между менструациями (олигоменорея), вазомоторные «приливы», увеличенное потение, нарушение настроения, депрессию и дизурия. Эти симптомы обычно исчезают через 12 мес, хотя у некоторых женщин они могут оставаться в течение нескольких лет.
При объективном исследовании имеет место уменьшение размеров молочных желез, изменение их консистенции, признаки вагинальной, уретральной и цервикальной атрофии, что является следствием уменьшения эстрогенизации. В случае любых сомнений определяют уровень ФСГ, ЛГ и эстрадиола в сыворотке крови.
Лечение менопаузы
С целью коррекции нерегулярных менструальных циклов пациенткам в перименопаузе, которые не курят и не имеют гипертензии и сосудистых расстройств, назначают низкодозированные оральные контрацептивы (с содержанием 20 мкг этинилэстрадиола — Логест, мерсилон, новинет и др.).
Другим вариантом контроля за нерегулярными кровотечениями является назначение прогестинов (норэтиндрон, медроксипрогестерон-ацетат, утрожестан) в циклическом режиме, что дополнительно уменьшает риск гиперплазии эндометрия. Отсутствие «кровотечений отмены» на фоне лечения прогестинами свидетельствует о гипоэстрогении и требует назначения заместительной гормональной терапии. Еще одним вариантом лечения является назначение прогестинов в постоянном режиме, но это может привести к возникновению «кровотечений прорыва». Для ликвидации этих осложнений может быть применена комбинация эстрогенов и гестагенов.
Заместительная гормональная терапия
Цель заместительной гормональной терапии (ЗГТ) — восстановление эндогенного дефицита эстрогенов. В пользу ЗГТ свидетельствует точка зрения о том, что гипогонадизм, который сопровождает менопаузу, подобен других форм эндокринной недостаточности и, следовательно, нуждается в лечении. Эффективность ЗГТ была подтверждена многочисленными многоцентровыми исследованиями, продолжаются до сих пор.
Доказано, что использование ЗГТ в 70-80% случаев уменьшает вазомоторные симптомы и урогенитальную атрофию, в 2-5% случаев увеличивает костную массу, сопровождающееся уменьшением риска переломов позвонков и бедра на 20-25%; уменьшает риск колоректального рака на 20%; на 25% — потерю зубов и, возможно, снижает риск возрастной дегенерации сетчатки, болезни Альцгеймера и Паркинсона.
Раньше считали, что гормонозаместительная терапия может иметь также Кардиопротекторный эффект (уменьшать риск кардиоваскулярных заболеваний), но последние данные не подтверждают это положение.
Считают, что основными двумя преимуществами гормонозаместительной терапии являются:
- предотвращение потери костной массы и остеопороза (уменьшение случаев перелома бедра и других осложнений остеопороза у женщин после менопаузы);
- уменьшение выраженности патологических симптомов, ассоциированных с менопаузой (редукция вазомоторных приливов, изменений настроения, профилактика урогенитальной, вагинальной атрофии, улучшения состояния кожи и мышечного тонуса).
Относительными противопоказаниями к заместительной эстрогенной терапии являются следующие состояния:
1) холестатическая дисфункция печени;
2) наличие эстрогензависимых опухолей (молочной железы, яичников, матки, шейки матки, влагалища);
3) наличие в анамнезе тромбоэмболических заболеваний;
4) недиагностированные влагалищные кровотечения.
Для заместительной эстрогенной терапии используют препараты 170-эстрадиола и этинил-эстрадиола. Эстрогены для орального (системного) приема включают такие препараты, как прогинова, овестин; для местного применения в виде вагинальных суппозиториев — овестин в виде геля — Эстрожель т.д.
Заместительная терапия чистыми эстрогенами без добавления прогестинов может способствовать развитию гиперплазии и рака эндометрия в 4-8 раз чаще, а также ассоциируется с возрастанием риска холелитиаза и глубокого венозного тромбоза.
Для уменьшения риска имеющим сопротивление эстрогенной стимуляции эстрогензависимых тканей пациенткам с сохраненной маткой рекомендуют назначение комбинированных эстроген-гестагенных препаратов, или соединенное применения чистых эстрогенов и гестагенов в разных комбинациях и вариантах для заместительной гормональной терапии. Вариантами комбинированных эстроген-гестагенных препаратов для ЗГТ является «Климен», «Климонорм», «Климадиен», «Цикло-Прогинова», «Ливиал», «Фемостон» и др.
Режим постоянного назначения прогестерона (непрерывный режим) ассоциируется с более частыми эпизодами кровотечений «прорыва» в результате атрофических изменений эндометрия, но чаще приводит к аменорее. Циклическое назначение прогестерона сопровождается более прогнозируемыми кровотечениями «отмены», но не всегда приводит к развитию аменореи.
Прогестины, используемые в составе ЗГТ, включают медроксипрогестеронацетат (МПА), норэтиндрон и микроионизированный прогестерон (утрожестан). Прогестероносвобождающие внутриматочные контрацептивы («Мирена») также могут применяться. Применение МПА может осложняться депрессией у некоторых женщин, тогда как утрожестан вызывает седацию. Но последние исследования показывают, что прогестины могут уменьшать положительный эффект эстрогенов на липиды крови, а также в комбинации с эстрогенами могут увеличивать риск рака молочной железы более чистые эстрогены.
Идеальный препарат для ЗГТ должен иметь положительный эффект на урогенитальную систему, гипоталамический терморегуляторный центр, кардиоваскулярную систему, кости, а также иметь антиэстрогенные свойства относительно влияния на эндометрий и молочную железу (для предотвращения развития эстрогензависимых опухолей).
Селективные модуляторы эстрогеновых рецепторов — новый класс препаратов, которые имеют различные эстроген-агонистические и эстроген-антагонистические свойства в различных тканях, за что получили название «дизайнеров эстрогенов». Ралоксифен, представитель этой группы препаратов, применяется для лечения остеопороза и имеет некоторый кардиопротекторный эффект. Ралоксифен не увеличивает риск гиперплазии и рака эндометрия и молочной железы, но, к сожалению, не ликвидирует вазомоторные приливы и урогенитальную атрофию.
Влияние ЗГТ на молочную железу. Последними исследованиями показано, что относительный риск развития рака молочной железы при использовании ЗГТ составляет 1,26 после 6 лет приема ЗГТ. Влияние ЗГТ на кардиоваскулярную систему окончательно не определено. Эстрогены способствуют уменьшению уровня липопротеидов низкой плотности и общего холестерина и повышают уровень липопротеидов высокой плотности и триглицеридов.
Во многих исследованиях было показано уменьшение случаев коронарной болезни сердца на 30-50% при применении эстрогенов. Но недавними исследованиями было установлено отсутствие положительного эффекта эстрогенов на кардиоваскулярные заболевания и даже увеличение риска инфаркта миокарда в течение первого года применения ЗГТ. Следовательно, считают, что относительный риск коронарных заболеваний сердца составляет 1,29 после 5,2 года приема ЗГТ.
Лечение остеопороза разрабатывается в последние годы и включает назначение кальция, биофосфонаты, кальцитонина, селективных модуляторов эстрогеновых рецепторов, а также выполнение физических упражнений. Для оценки потери костной массы осуществляют денситометрия костной ткани. Для уменьшения риска кардиоваскулярных заболеваний предлагают нормализацию образа жизни и оптимальную диету, которые являются ключевыми факторами профилактики, а также контроль артериального давления для уменьшения заболеваемости и смертности.
Альтернативные терапевтические режимы
Альтернативное лечение женщин в постменопаузе, которые не желают назначения замене гормональной терапии или при наличии противопоказаний к ней, проводят с целью уменьшения патологических симптомов постменопаузальных расстройств.
Коррекция вазомоторных приливов достигается путем поведенческой терапии, фитотерапии, гомеопатических препаратов «Меноквин», «Ременс», «Климадинон», назначения клонидина и Сирс. Лечение вагинальной атрофии осуществляют с помощью лубрикантов на водной основе и увлажняющих средств. Местное назначение эстрогенов мажет быть очень эффективным при вагинальной и урогенитальной атрофии с минимальными системными эффектами.
Источники:
http://womenklimax.ru/vsyo-o-klimakse/simptomy-klimaksa/otlichie_menopauzi_ot_klimaxa.html
http://www.odamah.ru/chem-klimaks-otlichaetsya-ot-menopauzy/
http://www.eurolab.ua/encyclopedia/patient.gynecology/48685/